Эндокринные опухоли
 83
83 
Содержание:
- Диагностика эндокринных опухолей
- Химиотерапия эндокринного рака
- Радиолечение опухолей эндокринных желез
- Радиочастотная абляция раковых клеток желез
- Брахитерапия при эндокринном раке
- Консервативная терапия при эндокринном раке
- Показания к операции при опухолях эндокринных желез
- Прогноз при эндокринном раке
- Виды опухолей эндокринных органов
Органы внутренней секреции вырабатывают гормоны, которые регулируют все жизненно важные процессы в организме человека. В совокупности эти органы составляют эндокринную систему, которая зависит от нервной системы и в комплексе с ней составляет единую систему нейрогормональной регуляции.
Мутации и перерождение нервных, эпителиальных, железистых, лимфатических клеток вызывают опухоли эндокринных желез, которые бывают доброкачественными или злокачественными (рак эндокринных желез).
Диагностика эндокринных опухолей
Диагностика опухолевых заболеваний эндокринной системы начинается с опроса пациента и сбора анамнеза.
На первичном сеансе врач расспрашивает о симптомах, обстоятельствах их возникновения, проводит физикальный осмотр, изучает анамнез (включая семейный анамнез). При подозрении на эндокринный рак назначается комплексное обследование, которое включает лабораторные анализы мочи, крови и инструментальные исследования.
Анализы крови
Одним из основных показателей служит уровень хромогранина, А (
Общий клинический и биохимический анализы крови входят в обязательную диагностическую программу, наряду с коагулограммой, оценкой рН крови.
Кроме того, выполняется анализ крови на содержание электролитов (кальция, хлора, калия, магния).
Дополнительные диагностические данные дает анализ крови на уровень серотонина, панкреатического полипептида, а также на специфические биомаркеры — инсулин, гастрин, кальцитонин, норадреналин, адреналин, соматостатин, глюкагон, АКТГ и др.
На основании данных лабораторных анализов крови врач оценивает работу органов внутренней секреции, выработку тех или иных гормонов.
Анализы крови на биомаркеры помогают не только диагностировать злокачественное новообразование, но и определить его тип.
Например, повышенный уровень вазоактивного интестиального пептида сообщает о наличии випомы, а изменение уровня глюкогена помогает диагностировать глюкагоному.
Анализы мочи
На первом этапе диагностики делается клинический анализ мочи, анализ на
УЗИ
Ультразвуковое исследование применяется для обнаружения новообразований, определения их размеров, локализации. Кроме того, УЗИ применяется для обнаружения метастазов (например, УЗИ брюшной полости для обнаружения метастазов в печени).
КТ
Компьютерная томография позволяет послойно исследовать опухолевую структуру, уточнить ее границы, пределы распространения, степень инвазии, наличие метастазов.
МРТ
Рентгенография
Рентген грудной клетки показывает наличие метастазов в легких, бронхах.
Сцинтиграфия
Для обнаружения метастазов в костных структурах применяется сцинтиграфия.
ПЭТ
Биопсия
Для окончательного диагноза, как правило, требуется гистологическое исследование. Для этого выполняется забор образца ткани. Он может быть получен эндокоспическим способом, путем введения в просвет полого органа миниатюрной видеокамеры с инструментами. В этом случае врач имеет возможность визуально исследовать опухоль и взять несколько фрагментов ее ткани из разных частей.
Биопсия может быть выполнена также лапароскопическим способом. В этом случае делается несколько проколов кожи, через которые вводится лапароскоп (видеокамера) и инструменты, чтобы сделать забор ткани.
Также образец опухоли может быть взят путем тонкоигольной биопсии. В этом случае игла вводится в опухоль под контролем УЗИ. Врач берет небольшой фрагмент ткани и исследует его под микроскопом.
Гистологическое, гистоиммунохимическое исследование дает ответ на вопрос о характере опухоли (доброкачественном, злокачественном), гистологическом типе новообразования, степени его злокачественности.

Химиотерапия эндокринного рака
Препараты химиотерапии могут быть использованы как альтернативное средство в тех случаях, когда хирургическое лечение опухоли невозможно.
Химиотерапия при эндокринных опухолях применяется как средство паллиативной терапии на поздних, неоперабельных стадиях рака.
Перед операцией химиотерапия помогает уменьшить размеры новообразования, чтобы максимально ограничить объемы хирургического вмешательства. Это может иметь значение при условно неоперабельных опухолях, которые можно сделать операбельными с помощью химиопрепаратов.
После проведения хирургической операции химиопрепараты помогают уничтожить остаточные раковые клетки, мелкие и/или отдаленные метастазы.
При системной химиотерапии препараты вводятся в общую систему кровообращения (кровяное русло).
При региональной химиотерапии препараты вводятся посредством инъекции непосредственно в опухоль или в пораженный эндокринный орган.
Выбор препаратов химиотерапии определяется гистологическим типом опухоли, а также степенью ее дифференцировки.
Высокодифференцированные опухоли эндокринных желез отличаются малым содержанием раковых клеток, относительно низкой скоростью клеточного деления. Это наименее агрессивные новообразования, не склонные к метастазированию, с минимальной степенью злокачественности.
Низкодифференцированные опухоли обладают максимальной степенью злокачественности, их клетки не имеют почти ничего общего с нормальными клетками эндокринных органов.
Радиолечение опухолей эндокринных желез
Воздействие ионизирующим излучением повреждает ДНК клеток. Поскольку раковые клетки находятся в постоянном процессе быстрого деления, их ДНК наиболее уязвима к лучевому излучению.
При лечении опухолей эндокринных желез, как правило, применяется жесткое
Локальное, прицельное применение лучевой терапии позволяет минимизировать воздействие на здоровые клетки и уменьшить побочные эффекты. Тем не мене, побочные эффекты лучевой терапии в той или иной степени почти неизбежны.
Лучевая терапия при эндокринных опухолях применяется в качестве основного метода лечения (когда другие средства неэффективны, хирургическая операция нецелесообразна или невозможна) или в качестве вспомогательного средства.
Перед операцией воздействие радиацией применяется, чтобы уменьшить размеры опухоли, а после нее для того, чтобы уничтожить оставшиеся раковые клетки и снизить риск рецидива заболевания.
Радиочастотная абляция раковых клеток желез
Радиочастотная абляция — малоинвазивный метод разрушения опухолевых образований. Его суть состоит в том, что в опухоль вводится зонд или игольный электрод, через который подается электрический ток высокой частоты.
Его поглощение клетками новообразования приводит к нагреванию до 50 градусов и выше. В результате происходит денатурация белка, и опухолевые клетки погибают. По сути это электрическое прижигание, но за счет высокой частоты тока ожога после этого не остается.
По сравнению с хирургическим лечением, это значительно менее травматичный метод, он не требует общего наркоза, выполнения полостной операции.
Единственный недостаток метода состоит в том, что радиочастотная абляция дает хорошие результаты только на начальной стадии опухоли, при ее небольших размерах и отсутствии метастазов. Радиус коагуляции составляет не более 1 см.
Преимущество метода состоит в том, что радиочастотную абляцию можно выполнить несколько раз, чтобы уничтожить опухоль по частям.
Процент рецидивов опухолей после их уничтожения радиочастотной абляцией ниже, чем после хирургических операций (в среднем 10% против 20%).
Брахитерапия при эндокринном раке
Брахитерапия — это местная лучевая терапия. Источник ионизирующего излучения в виде зерен (микрогранул) вводится непосредственно в опухолевую ткань.
По сравнению с внешней лучевой терапией брахитерапия дает намного меньше побочных эффектов, поскольку действует локально, только на опухолевые клетки.
Брахитерапия при эндокринных опухолях бывает постоянной или временной. В первом случае источник излучения вводится для его постоянного присутствия, во втором случае через некоторое время извлекается. При этом дозировка радиоизлучения может быть высокой, умеренной или низкой в зависимости от диагноза и показаний.
Разновидность местной лучевой терапии — лечение радиоактивным йодом опухолей щитовидной железы. Радиоактивный изотоп (йод — 131) активно накапливается в тиреоидных клетках и воздействует на клетки новообразования, уничтожая их. Препараты радиоактивного йода принимаются перорально в виде капсул или водного раствора.
Консервативная терапия при эндокринном раке
Медикаментозные препараты при эндокринных опухолях применяются в качестве вспомогательной, поддерживающей или восстановительной терапии. Это могут быть обезболивающие препараты (анальгетики), противорвотные средства, гепатопротекторы (для защиты печени, поддержания ее работы).
Эндокринные опухоли поджелудочной железы нередко дают метастазы в печень. Гепатопротекторы помогают защитить этот орган и поддержать его работу.
Консервативная терапия применяется для восстановления после химиотерапии, лучевой терапии. В этом случае она включает иммуномодуляторы, ферменты, помогающие восстановлению пищеварения. Также применяются препараты для поддержания нормального уровня глюкозы в крови.
Показания к операции при опухолях эндокринных желез
Хирургическая операция — основной метод лечения эндокринных опухолей. Объемы вмешательства зависят от размеров новообразования, наличия метастазов, риска рецидива (степени злокачественности).
При небольших размерах опухоли возможно ее удаление в пределах здоровых тканей с сохранением эндокринного органа. Такие операции называются частичной резекцией.
При больших размерах новообразования, обширном онкологическом процессе орган удаляется полностью вместе с опухолью. Возможно иссечение регионарных лимфоузлов, клетчатки. После этого обычно назначается заместительная гормональная терапия.
На поздней, 4 стадии рака возможно проведение паллиативной операции с целью замедлить развитие заболевания, уменьшить его симптомы, предотвратить тяжелые осложнения, продлить жизнь человека.
Прогноз при эндокринном раке
Средний прогноз пятилетней выживаемости при злокачественных опухолях (рак эндокринных желез) составляет 50%.
Конкретный прогноз зависит от стадии заболевания, гистологического типа, степени злокачественности новообразования.
Если лечение было проведено на 1 стадии, пятилетняя выживаемость составляет примерно 90%.
При наличии метастазов пятилетняя выживаемость обычно составляет около 30%.
Прогноз заболевания зависит также от наличия карциноидного синдрома. Кроме того, каждый из видов и подвидов эндокринных опухолей имеет свой прогноз.
Виды опухолей эндокринных органов
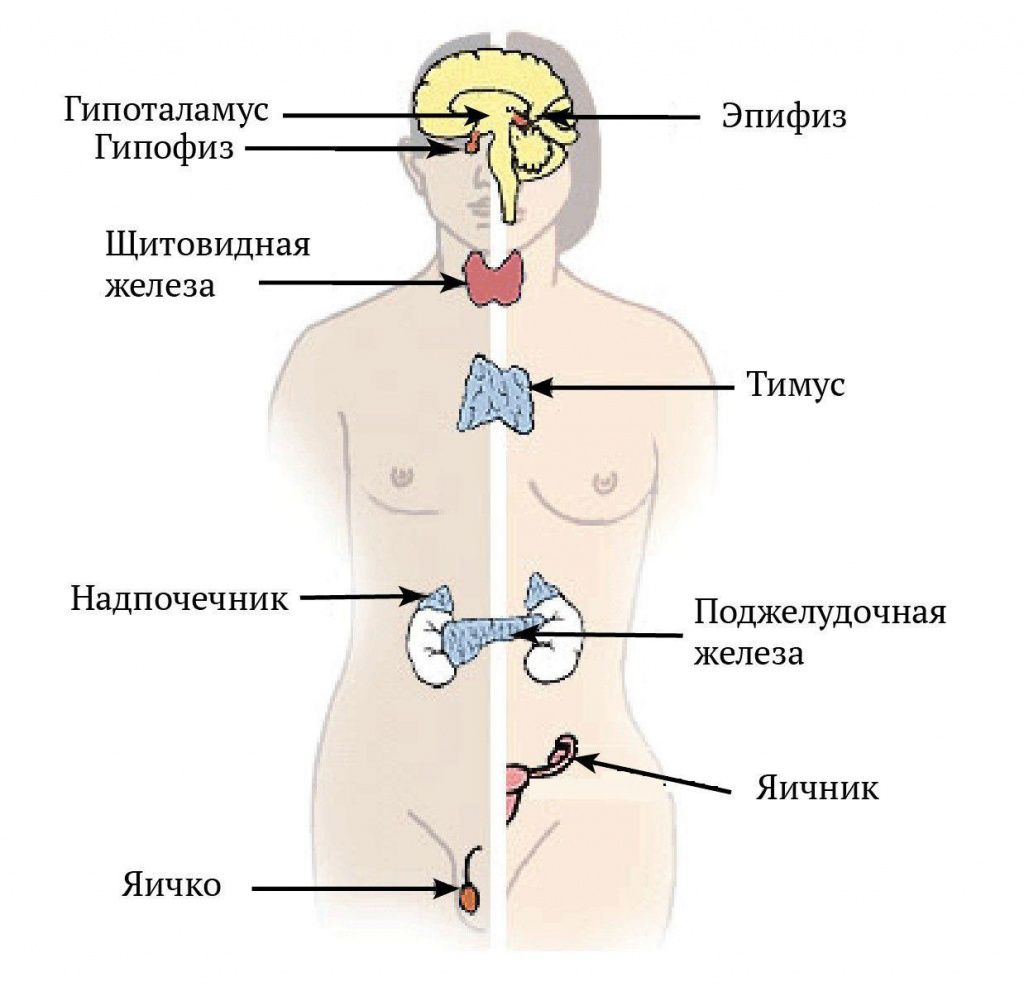
Опухоли щитовидной железы
Опухоли щитовидной железы чаще возникают у женщин после 40 лет.
Характерные симптомы опухолей:
- узловые образования в щитовидной железе,
- охриплость, осиплость голоса,
- увеличение лимфоузлов в области шеи,
- затрудненное глотание,
- кашель,
- одышка, нарушение дыхания, удушье,
- ощущение комка, инородного тела в горле,
- потливость,
- слабость,
- венозная сетка на груди,
- резкое снижение веса.
Факторы риска заболевания:
- генетическая предрасположенность, наличие заболевания в семейном анамнезе,
- наличие узлового зоба щитовидной железы,
- воздействие радиации,
- лучевая терапия в области шеи, головы,
- гормональные сбои, резкие гормональные перестройки,
- нервные стрессы, психические перегрузки.
Основные методы диагностики: УЗИ, МРТ, тонкоигольная биопсия (гистологическое исследование образца опухоли), анализы крови на тиреоглобулин, кальцитонин.
Основной метод лечения — хирургическое удаление части щитовидной железы (резекция доли) или полное удаление органа с последующей гормональной заместительной терапией.
Для лечения эндокринных опухолей щитовидной железы применяется терапия радиоактивным йодом. Он накапливается в опухолевых клетках и разрушает их. Препараты радиоактивного йода принимаются перорально в виде капсул или раствора.
Терапия радиоактивным йодом может применяться в качестве самостоятельного метода или как вспомогательное средство после операции для уничтожения оставшихся раковых клеток.
Опухоли паращитовидных желез
Для этих эндокринных опухолей характерен медленный рост. Заболеванию в одинаковой степени подвержены женщины и мужчины среднего и старшего возраста (после 50 лет).
Симптомы:
- слабость, высокая утомляемость,
- охриплость,
- кашель,
- сильная, постоянная жажда,
- затрудненное глотание,
- почечные и/или желчные колики,
- учащенное мочеиспускание,
- симптомы почечной недостаточности,
- разрыхление костных тканей (остеопороз), патологические переломы,
- снижение веса,
- боль в животе.
Факторы риска:
- наследственность,
- интоксикация (отравление солями тяжелых металлов),
- воздействие радиации,
- лучевая терапия,
- наличие доброкачественной опухоли (аденомы),
- авитаминоз, недостаток кальция в питании,
- наличие заболевания в семейном анамнезе (у ближайших родственников).
Основные методы диагностики: УЗИ, КТ (компьютерная томография), ангиография, тонкоигольная аспирационная биопсия (морфологическое исследование образца ткани новообразования), анализы крови на кальций, фосфор, паратгормон.
Основное лечение — хирургическое удаление паращитовидных желез с частичным иссечением щитовидной железы. После операции назначаются препараты кальция и витамина D. Лучевая терапия при этом заболевании, как правило, не применяется.
Опухоли поджелудочной железы
Симптомы эндокринных опухолей поджелудочной железы зависят от типа новообразования:
- Инсулиномы проявляются нарушением зрения, головными болями, спутанностью сознания, тремором (дрожанием конечностей), беспокойством, потливостью, увеличением веса.
- Гастриномы вызывают образование язв тонкой кишки, желудка, пищевода. При этом кислотность желудочного сока повышается, возникает изжога и воспаление пищевода (эзофагит). Осложнения болезни — прободение язв, стеноз тонкого кишечника,
желудочно-кишечные кровотечения. - Глюкагономы проявляются такими симптомами, как выпадение волос, облысение (алопеция), снижение веса, анемия, появление пигментных пятен на коже, венозные тромбы.
- Випомы проявляются тошнотой, рвотой, диареей (поносом), снижением веса, судорогами, слабостью.
Факторы риска:
- панкреатит,
- сахарный диабет 2 типа,
- ожирение,
- доброкачественные новообразования поджелудочной железы (аденомы, кисты),
- генетический фактор,
- злоупотребление жирной пищей, алкоголем, курение.
Опухоли надпочечников
Эндокринные опухоли могут возникнуть в корковом или мозговом слое надпочечников. Обычно они имеют агрессивный характер, но долгое время могут развиваться почти без симптомов. Раннее выявление заболевания и хирургическое удаление новообразования дает хороший прогноз пятилетней выживаемости.
Чаще всего рак эндокринной железы встречается у женщин среднего возраста или у детей раннего возраста (до 5 лет).
Основные симптомы заболевания связаны с нарушением гормонального фона:
- У женщин огрубение, охриплость голоса, оволосение лица (рост усов, бороды), облысение, огрубение черт лица, развитие мускулатуры по мужскому типу, нарушение менструального цикла.
- У мужчин заболевание проявляется ростом молочных желез по женскому типу (гинекомастией), ожирением (главным образом, бедер), эректильной дисфункцией, импотенцией, гипертоническими кризами.
- Для заболевания характерно развитие синдрома
Иценко-Кушинга — увеличение живота (ожирение), хрупкость костей, округление лица, истончение рук и ног, появление синяков и растяжек на коже. Возможно развитие сахарного диабета.
Факторы риска заболевания:
- наследственность,
- наличие заболевания в семейном анамнезе (у близких родственников),
- воздействие пищевых канцерогенов,
- неблагоприятные экологические условия.
Основные методы диагностики: УЗИ, МРТ, анализы мочи и крови на гормоны.
Основной метод лечения — удаление надпочечника вместе с опухолью. В качестве вспомогательного средства — химиотерапия. Лучевая терапия при этом заболевании обычно не применяется.
Опухоли гипофиза
Наряду с щитовидной железой, гипофиз играет ключевую роль в гормональной регуляции организма. Эндокринные опухоли этого органа проявляются неврологическими симптомами и признаками нарушения гормонального баланса.
К первым относятся:
- нарушение зрения,
- судороги,
- головные боли.
К гормональным симптомам эндокринной опухоли гипофиза относятся:
- У женщин — нарушение цикла, аменорея, бесплодие, маточные кровотечения, гипотиреоз или тиреотоксикоз.
- У мужчин — гинекомастия (развитие молочных желез по женскому типу), синдром
Иценко-Кушинга (увеличение живота, истончение рук и ног). - Другие симптомы заболевания — гигантизм, галакторея (истечение молока из соска, не связанное с родами или грудным вскармливанием, как у женщин, так и у мужчин).
Факторы риска:
Эндокринные опухоли гипофиза одинаково часто возникают у мужчин и женщин, преимущественно среднего возраста (30 — 40 лет). Специфических факторов развития заболевания нет.
Основные методы диагностики: анализы мочи, крови, МРТ, КТ, а также офтальмологическое обследование.
Основной метод лечения — хирургическое удаление опухоли с последующей лучевой терапией. Возможна криодеструкция новообразования (жидким азотом).
После хирургического удаления новообразования назначается заместительная гормональная терапия.
Опухоли яичников
Эндокринные опухоли яичников возникают у женщин, обычно после 45 лет, с наступлением климакса, в предменопаузе или менопаузе.
Симптомы, как правило, имеют неспецифический характер. Эндокринный рак маскируется под гинекологические заболевания, болезни ЖКТ, поэтому многие начинают лечиться поздно.
Возможные симптомы:
- боль внизу живота,
- боль в пояснице,
- вздутие живота,
- метеоризм, тяжесть в животе, ощущение переедания,
- учащенное мочеиспускание,
- тошнота, слабость,
- плохой аппетит,
- болезненные половые акты,
- резкие изменения веса (похудание, ожирение).
Факторы риска:
- резкие гормональные нарушения (например, на фоне стрессов),
- отсутствие беременностей, родов,
- гормональная терапия или контрацепция,
- отягощенный семейный анамнез (наличие опухолей яичников, молочной железы у ближайших родственниц).
Основные методы диагностики: УЗИ, МРТ, КТГ, пункционная биопсия (забор и гистологическое исследование образца опухоли под микроскопом).
Основной метод лечения — хирургическое удаление опухоли вместе с яичником. На поздней стадии принимается решение об удалении обоих яичников с иссечением регионарных лимфоузлов, пораженных метастазами, а также части сальника.
Радикальный вариант хирургического лечения — удаление яичников вместе с маткой.
Для уничтожения оставшихся раковых клеток, метастазов проводится курс адъювантной химиотерапии. Лучевая терапия при этом заболевании обычно не проводится.
Рак яичек
Этот вид опухолей (рак эндокринных желез) возникает у мужчин среднего возраста (20 — 50 лет).
Симптомы:
- отек, воспаление и увеличение мошонки,
- ноющая или тупая боль внизу живота,
- увеличение паховых лимфоузлов,
- наличие безболезненных уплотнений (узлов) в яичках, которые можно обнаружить при пальпации,
- снижение либидо, ухудшение аппетита,
- слабость,
- снижение массы тела.
Факторы риска:
- принадлежность в европеоидной расе,
- травмы яичек,
- криптохизм (неопущение яичка в мошонку),
- наследственность.
Основные методы диагностики: УЗИ, диафаноскопия мошонки, биопсия (забор ткани опухоли с последующим гистологическим исследованием).
Основной метод лечения — хирургическое удаление пораженного яичка вместе с опухолью. Одновременно иссекаются регионарные лимфоузлы.
После хирургической операции обычно проводится химиотерапия для уничтожения оставшихся раковых клеток. Лучевая терапия, как правило, не применяется.