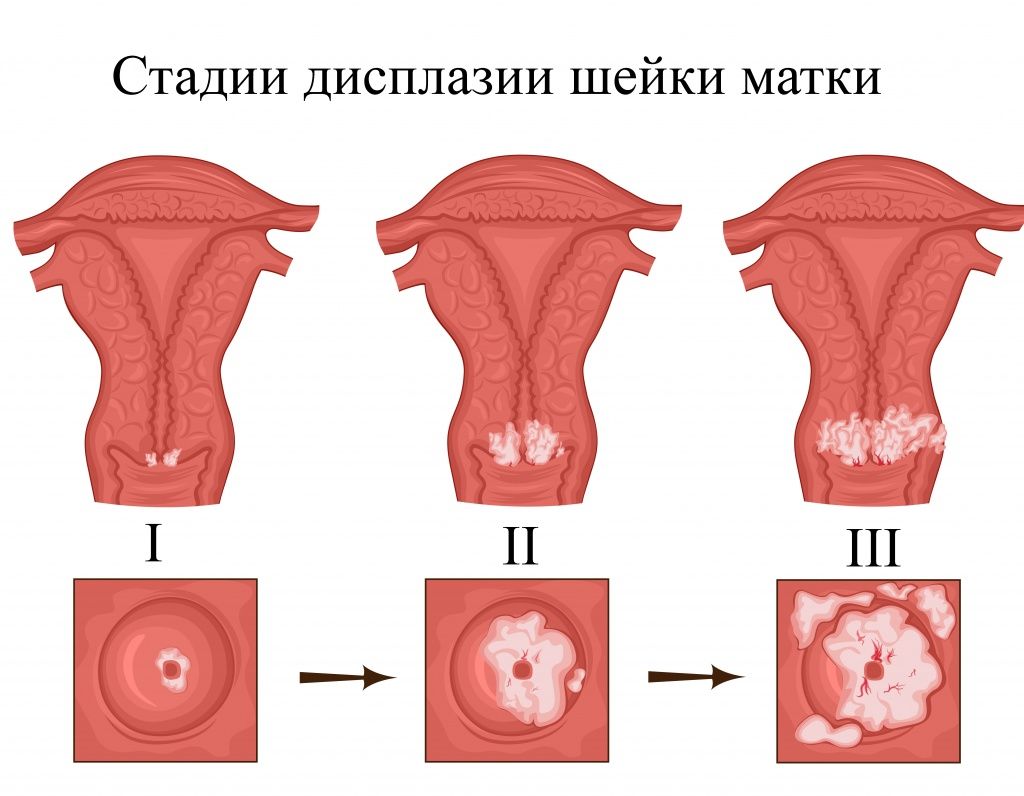
«Давайте учитывать, что раковые заболевания шейки матки, как правило, «вырастают» из вполне безобидных, так что это деление условное. Но мы, конечно, должны разделять нарушения, легко корректируемые или даже не требующие вмешательства, и те, которые называют «предраковыми». Вторая категория — это зачастую уже долго длящаяся болезнь, своевременно не выявленная и не излеченная.
Поэтому мы будем говорить сейчас про такие виды нарушений, когда нет серьезных изменений в структуре тканей шейки, а в клетках не произошли злокачественные процессы.
Такая эрозия может относиться к одной из двух групп: первая называется «истинной», а вторая — с приставкой «псевдо».
Истинная — это приобретенное нарушение: например, когда слизистая поверхности шейки пострадала от воспаления, вызванного вредными микроорганизмами — стафилококками, стрептококками, хламидиями, гонококками, трихомонадами, анаэробами, грибками. Из-за них она может изменить цвет, кровоточить и даже увеличиться в объеме. Причиной эрозии становятся механические повреждения во время полового акта или неаккуратного осмотра. Иногда проблема возникает из-за гормонального сбоя.
Такое заболевание диагностируется примерно у 2% женщин и требует лечения, выбор которого зависит от причины и степени повреждения. Как правило, здесь достаточно приема фармацевтических препаратов — противовоспалительных или гормональных. Но, чтобы отнести его к «не опасным», врач проводит описанные выше тесты, чтобы убедиться, что онкогенный процесс здесь отсутствует.
Но существует и псевдоэрозия, или на медицинском языке — «эктопия». Давайте рассмотрим, что это и как выглядит.
Эпителий шейки со стороны влагалища и в цервикальном канале отличается по структуре и виду: с внешней стороны органа врач наблюдает гладкую и блестящую розовую ткань, а в том узком проходе, что ведет в матку, находится железистый эпителий — у него другое строение, он и выглядит более «рыхлым» и красным. Этого слоя при нормальном распределении тканей не должно быть видно.
Когда часть нашего эпителия, выстилающего стенки канала, выходит за его пределы — мы имеем «ложную эрозию», или эктопию. Если этот слой покрывает достаточно большую поверхность шейки — слизистая цервикального канала словно бы вывернулась наизнанку — такое нарушение называется эктропионом.
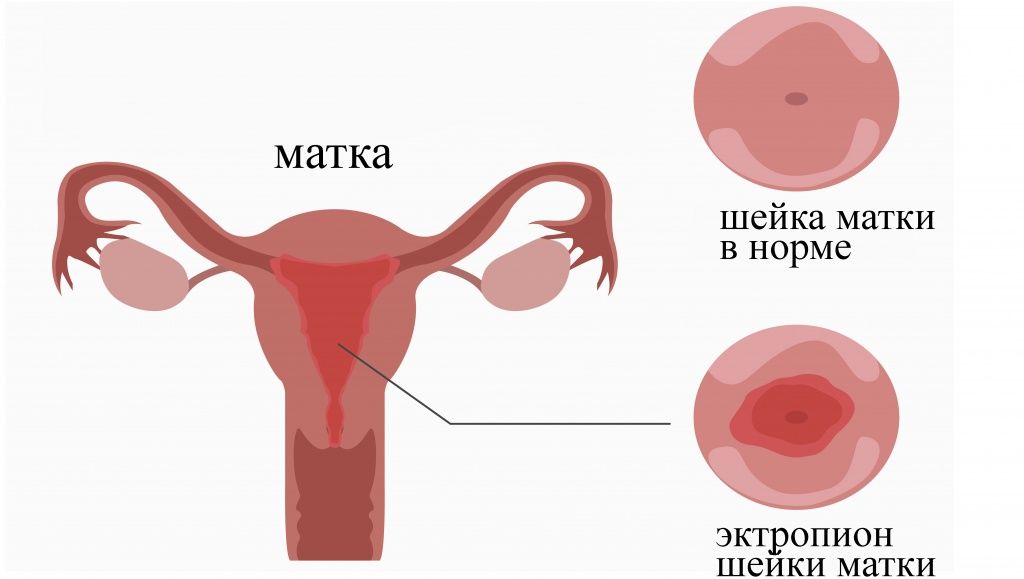
Обычно это явление врожденное, хотя иногда внутренний эпителий выворачивается наружу в процессе родов, но это уже нарушение травматического характера.
Чаще всего такая природная особенность не доставляет беспокойства пациентке, не приводит к воспалениям, и не требует лечения, особенно в молодом возрасте. Обнаруженная лет до 30 эктопия просто наблюдается врачом в надежде, что организм исправит это сам. В 80% случаев так и происходит — с годами железистая ткань возвращается туда, где ей и место.
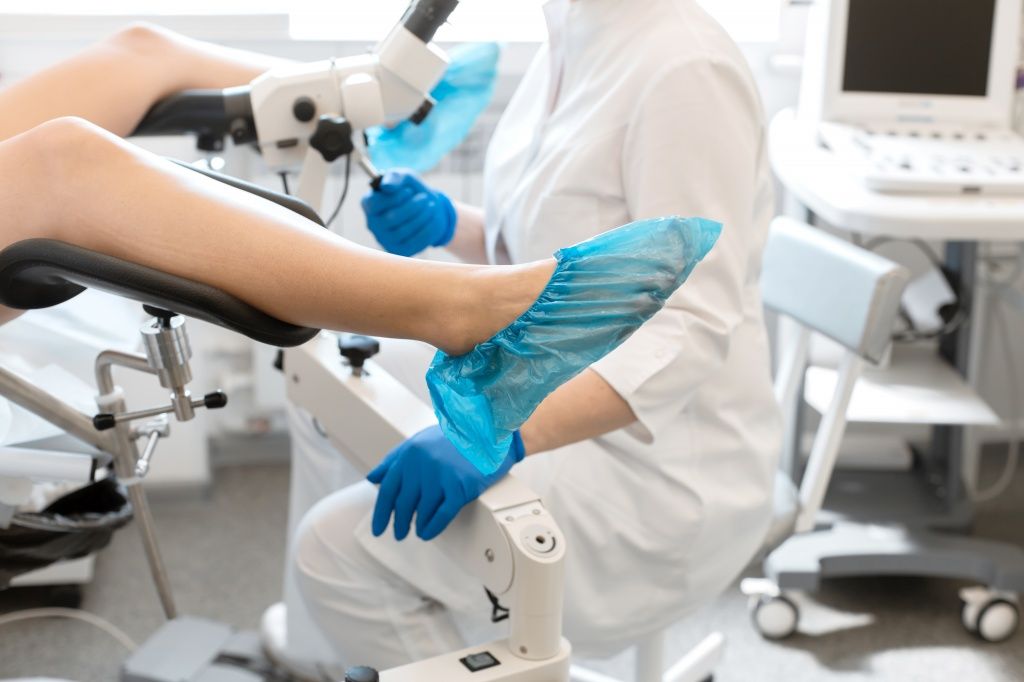
А до тех пор пациентке нужно лишь не забывать о ежегодных профилактических осмотрах, во время которых врач будет проводить кольпоскопию, а также брать мазки на онкологию и воспаление, чтобы убедиться, что никаких опасных процессов на этой почве не развилось».
Эктропион, диагностируемый в молодом возрасте, считается безобидным видом эрозии. Но точно определить его, дать правильную интерпретацию результатам кольпоскопии, может только врач. Самостоятельно, не имея соответствующих знаний и опыта, это сделать нельзя.