Ревматоидный артрит
 148
148 
Содержание:
Ревматоидный артрит — это воспалительное заболевание суставов,
Ревматоидный артрит — не приговор!
Да, он изменяет образ жизни, ограничивает активность и питание и часто приводит к депрессии. Морально тоже будет нелегко. Когда женщина не может спокойно смотреть на свои руки, а мужчина чувствует себя беспомощным — конечно, это тяжело.
Но жить с ним можно. Главное — выявить болезнь как можно раньше и сразу начать принимать препараты, которые защитят суставы.
В конце концов, нет здоровых людей, есть недообследованные, и ограничения есть почти у всех, а с возрастом их в любом случае только прибавляется.
От заболевания страдает почти 1% человечества, причем у женщин оно встречается в три раза чаще, чем у мужчин. Обычно с ним сталкиваются люди в возрасте от 40 лет, но иногда не везет и двадцатилетним.
Люди, чьи кровные родственники уже имеют этот диагноз, подвержены большему риску.
Плохие новости есть и для курильщиков: среди больных ревматоидным артритом их в 4 раза больше, чем некурящих.
Симптомы ревматоидного артрита
Ирина Шишкина,
Врач-ревматолог, Медицинский центр в КоломенскомОтличительная особенность ревматоидного артрита — симметричное поражение суставов с обеих сторон тела.
Список симптомов у ревматоидного артрита внушительный. Развиваются они медленно и постепенно — сначала повреждаются мелкие суставы пальцев рук и ног, а затем и крупные — колени, запястья, плечи и бедра. Обычно все начинается со скованности суставов и окружающих их мышц. По мере прогрессирования, то есть развития заболевания, появляется и боль, ноющая и тупая.
Скованность мышц после пробуждения бывает не только у людей с ревматоидным артритом, но и у больных остеоартритом. Причем у последних примерно через полчаса после начала активного движения скованность пропадает, а вот при РА она обычно длится дольше.
Воспаление суставов — они краснеют и становятся теплыми. Возможны отеки, ощущение жара и болезненности при прикосновении.
Со временем пораженные болезнью мелкие суставы повреждаются, а затем и деформируются. Такие изменения возникают
Воспаления вокруг сустава выглядят как опухоли и называются ревматическими узелками. Обычно это безболезненные твердые овальные образования, которые встречаются в часто испытывающих давление местах: запястьях, локтях и лодыжках. Помимо этого они возникают в глазах, на голосовых связках или в легких.
Анемия или низкое количество эритроцитов — еще одна особенность заболевания. Эритроциты необходимы нам для дыхания — они переносят молекулы кислорода по всему телу. При ревматоидном артрите организм может вырабатывать их в недостаточном количестве.
Некоторые больные могут страдать от воспаления кровеносных сосудов (ревматоидный васкулит) — опасного осложнения, которое может вызывать кожные язвы, язву желудка и повреждение нервов. Повреждение нервов ощущается как онемение и покалывание. Кровеносные сосуды головного мозга и сердца тоже страдают, а это уже приводит к инсульту или сердечным приступам.
Возможно скопление жидкости в сердце, которое называется перикардитом. Воспаление сердечной мышцы приводит к миокардиту. Оба этих состояния могут вызвать сердечную недостаточность.
Внезапное усиление симптомов называется обострением ревматоидного артрита.
В целом заболевание серьезно влияет на качество жизни: оно сказывается и на физических возможностях, и на психическом здоровье. Постоянные спутники ревматоидного артрита — тревога и депрессия.
Причины ревматоидного артрита
Ревматоидный артрит — аутоиммунное заболевание. Это означает, что защитная (иммунная) система организма, которая предназначена для борьбы с чужеродными микробами и белками, атакует собственные клетки и разрушает их.
При ревматоидном артрите иммунитет борется против клеток хряща и оболочки, которые работают как амортизатор, снижая нагрузку на сустав.
Отсутствие этих нужных клеток приводит к повышению трения и повреждению сустава.
Наследственная генетическая предрасположенность
Врачи заметили, что чаще всего болеют ревматоидным артритом люди, у которых есть родственники с таким диагнозом. Современные технологии позволили опознать некоторые из генов, изменения в которых могут повысить риски его развития. К ним относятся
Гормональные факторы
Ревматоидный артрит в три раза чаще встречается у женщин, чем у мужчин, и во время беременности часто затихает. Все это позволяет предположить, что колебания гормонов влияют на течение болезни. Одним из таких гормонов является пролактин, благодаря которому вырабатывается грудное молоко, а заодно и усиливаются воспаления.
Кстати, частота ревматоидного артрита у принимавших оральные противозачаточные таблетки женщин примерно в два раза ниже, чем у тех, кто никогда их не принимал.
Состояние здоровья
Долгое время считалось, что ревматоидный артрит может вызвать
Тем не менее, у большинства больных
РА чаще встречается у людей, которые уже страдают аутоиммунными заболеваниями, например, рассеянный склероз, системная красная волчанка и другие.
Курение
Курение сильно влияет как на появление самого заболевания в принципе, так и ухудшает его течение. Многим курильщикам трудно отказаться от вредной привычки, поскольку она может немного уменьшать симптомы заболевания — болезненность в суставах.
Существуют доказательства того, что определенные продукты могут влиять на вероятность столкнуться с ревматоидным артритом. Например, употребление красного мяса или недостаток витаминов С и, А повышают риски. Питанию посвящен целый раздел нашей статьи.
Диагностика ревматоидного артрита
Диагностика ревматоидного артрита состоит из целого списка процедур.
Сначала врач опрашивает пациента о начале заболевания и тяжести симптомов, о других болезнях. Подробно осматривает суставы, чтобы увидеть отеки, воспаления и признаки болезненности.
Затем назначает анализы крови:
- Общий анализ крови помогает обнаружить анемию или нехватку эритроцитов (клеток, которые переносят по организму кислород) и повышение лейкоцитов (клеток, защищающих организм от вирусов, бактерий и других опасных веществ). Избыток лейкоцитов скажет врачу о том, что в организме есть воспаления.
- Скорость оседания эритроцитов (СОЭ). У пациента берут кровь, оставляют ее в пробирке и наблюдают. Если клетки в крови опускаются на дно быстро и образуют крупный столбик клеток через 1–2 часа, СОЭ считается повышенным. При ревматоидном артрите значения СОЭ всегда выше нормы.
С-реактивный белок (СРБ) тоже указывает на воспаление. Его повышенный уровень — не признак ревматоидного артрита как такового, но при РА он может указывать на развитие заболевания.- Ревматоидный фактор — специальный тест для выявления ревматоидного артрита. Почти у 80% людей с подобным диагнозом такой показатель в крови присутствует. Просто выявить заболевание с помощью одного анализа не получится, потому что на ранних стадиях болезни он ничего не покажет. Кроме того, 1 из 20 здоровых людей тоже может иметь положительный результат.
Помимо анализов крови назначают рентген суставов. Если два или более сустава повреждены или разрушены — скорее всего, у вас ревматоидный артрит.
Ультразвуковое исследование (УЗИ) суставов проводится чтобы проверить, не повредились ли хрящи и мягкие ткани.
Часто прибегают и к МРТ, которое дает подробную информацию о повреждении сустава.
Кирилл Патенко,
Советник главного врача, клиника «Медицина 24/7»
«При постановке диагноза необходима консультация
Лечение ревматоидного артрита
Заболевание не просто вызывает боль в суставах и не дает им работать правильно, оно влияет и на эмоциональную сферу человека, и на возможность общаться с другими людьми. Постоянное ощущение себя больным и осознание ограничений в движении наносит вред психике и тоже требует лечения.
Вылечиться от болезни полностью нельзя, но ее можно взять под контроль.
Доступная на сегодняшний день терапия поможет облегчить симптомы и предотвратить дальнейшие повреждения, то есть достичь ремиссии.
Ремиссии добиваются от 10 до 50% больных ревматоидным артритом на ранних стадиях.
- Нестероидные противовоспалительные препараты обычно применяют для снятия боли и воспаления при ревматоидном артрите. К ним относятся такие препараты, как: кеторолак, кетопрофен, диклофенак, ибупрофен, кетопрофен и прочие.
- Глюкокортикостероиды используются для снятия воспаления, они полезны при обострениях. Их можно использовать как в таблетках, так и в инъекциях. Это, например, гидрокортизон, преднизолон, метилпреднизолон.
Основным лечением ревматоидного артрита, которое поможет предотвратить дальнейшее повреждение суставов, является прием базисных противовоспалительных препаратов, так называемых БПВП: метотрексат, сульфасалазин, лефлуномид, гидроксихлорохин и хлорохин, соли золота и циклоспорин.
Лекарства используются по отдельности или в различных сочетаниях.
Ревматоидный артрит и базисные противовоспалительные препараты
Лечение базисными противовоспалительными препаратами (БПВП) начинают сразу же после постановки диагноза «ревматоидный артрит», желательно в первые 3 месяца.
Вещества начинают действовать не сразу, им может понадобиться несколько недель или даже месяцев.
БПВП выпускаются в виде таблеток или инъекций.
На выбор лекарства для каждого конкретного человека влияют:
- Продолжительность симптомов: менее полугода; от полугода до 2 лет; более 2 лет.
- Интенсивность заболевания, то есть насколько заметно оно выражено: слабо, средне или очень сильно.
- Прогноз течения, который складывается из нескольких показателей: ограничения функций суставов, поражения органов, положительного ревматоидного фактора, эрозии суставов и так далее.
Метотрексат
Самый часто назначаемый препарат для лечения ревматоидного артрита.
Его задача — подавить собственный иммунитет человека, который борется с полезными клетками. Выпускается в виде таблеток или подкожных инъекций.
Действует лекарство не сразу, на его «разворачивание» (достижение максимальной эффективности) требуется от 4 до 6 недель. Многим пациентам дополнительно назначают кортикостероиды, чтобы уменьшить воспаление, пока не начнется действие метотрексата.
Побочных эффектов у него много: повреждение печени, угнетение костного мозга, риск рака (лимфомы) и повреждения плода при приеме во время беременности. Некоторых побочек можно избежать, если одновременно принимать фолиевую кислоту.
Сульфасалазин
Это второй по эффективности базисный противовоспалительный препарат, замедляющий повреждение суставов. Его назначают в комбинации с метотрексатом и гидроксихлорохином.
Действует лекарство не сразу — ему может понадобиться от 6 недель до 3 месяцев. Аллергикам на сульфамиды сульфасалазин не подходит.
Гидроксихлорохин
Вещество является производным хлорохина — противомалярийного препарата. Его сочетают с метотрексатом и сульфасалазином. Задача лекарства состоит в том, чтобы не дать иммунитету атаковать нужные клетки. Оно срабатывает не всегда, и если спустя 5–6 месяцев приема реакции организма нет, лекарство отменяют.
У гидроксихлорохина много побочных эффектов, таких как: нечеткость зрения, слабость глазных мышц, повышение чувствительности к свету. Некоторые осложнения могут даже привести к потере зрения.
Лефлуномид
Лефлуномид помогает облегчить боль, уменьшает чувствительность и воспаления в суставах.
Побочными эффектами могут стать повреждение печени,
Соли золота
Золото применяется в виде двух соединений в форме инъекций (миокризин и солганал) и одно в таблетках (ауранофин). Препараты используются редко
Результат применения проявляется через 4–6 месяцев с начала использования.
Побочные эффекты могут включать сыпь, повреждение печени и много чего еще.
Азатиоприн
Лекарство изменяет врожденный иммунитет, от которого страдает организм при ревматоидном артрите. До начала действия препарата обычно проходит 8–12 недель. Побочными эффектами может быть подавление костного мозга, снижение количества клеток крови, повреждение почек.
Циклоспорин
Еще один иммуномодулятор — изменяющее работу иммунитета вещество. Используется в сочетании с метотрексатом. Побочные эффекты у лекарства серьезные: повышенная уязвимость к инфекциям, гипертония (повышенное кровяное давление) и повреждение почек.
Циклофосфамид
Циклофосфамид — это подавляющий иммунитет препарат, который можно использовать только в тяжелых случаях ревматоидного артрита.
Кирилл Патенко,
Советник главного врача, клиника «Медицина 24/7»«Если у пациентки, принимающей контрацептивы, выявлен ревматоидный артрит, следует обратиться к гинекологу для корректировки гормональной терапии».
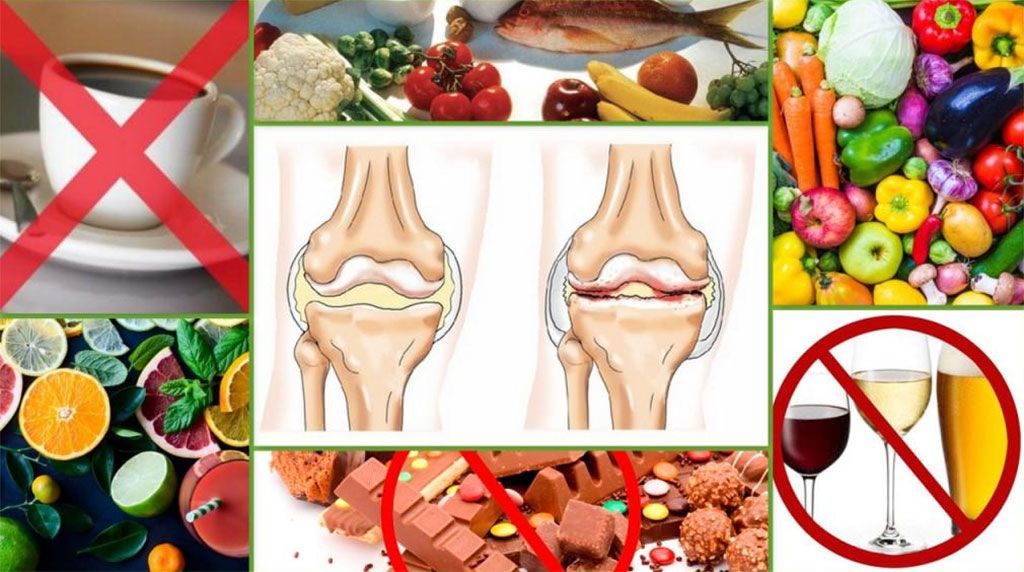
Ревматоидный артрит и питание
Важной частью лечения ревматоидного артрита является специальная диета. Она необходима для поддержания правильной массы тела, включения в рацион правильных жиров, антиоксидантов, витаминов и минералов.
Ожирение и лишний вес всегда оказывают влияние на суставы. Избыток жира в организме приводит к воспалениям, ухудшающим течение заболевания. У людей с избыточной массой тела в крови появляются маркеры воспаленияС-реактивный белок и повышение СОЭ — скорости оседания эритроцитов и страдают несущие вес суставы — колени, бедра, лодыжки и прочие.
Рекомендуется есть нежирное мясо и употреблять больше фруктов и овощей.
Очень важно готовить пищу без масла — запекать или использовать гриль.
Вес может снижаться самостоятельно после постановки диагноза. Радоваться по этому поводу не стоит — как правило, это ни к чему хорошему не приводит. Люди худеют
При сильной потере веса уменьшается не только жировая ткань, но и мышечная, а это уже приводит к слабости и другим болезням. Чтобы этого избежать обязательно питайтесь нормально — употребляйте здоровую пищу небольшими порциями. Например, рыбу, сыр, яйца, молочные продукты и мясо. Если вы чувствуете, что на правильном питании вес все равно уходит — включайте в рацион молоко и фруктовые соки. Когда и это не помогает — пора обращаться к врачу.
Кирилл Патенко,
Советник главного врача, клиника «Медицина 24/7»«В питании необходимо придерживаться разнообразной пищи, особое внимание уделяя употребляя употреблению рыбы и морепродуктов».
Жиры при ревматоидном артрите
Некоторые продукты содержат полезные жиры, которые нужны людям с артритом.
Всего существует 4 вида жиров, которые человек может получить с пищей: насыщенные, трансжиры, мононенасыщенные и полиненасыщенные. Первые два — вредны и их лучше избегать. А вот моно- и полиненасыщенные полезны, от них не нужно отказываться.
Полиненасыщенные жирные кислоты могут быть двух типов —
Антиоксиданты при ревматоидном артрите
Воспаление — это сложный процесс, вызывающий образование свободных радикалов — атомов, которые могут повредить клетки, вызвать заболевания и ускорить старение организма. Антиоксиданты же защищают нас от этих повреждений. Они содержатся в витаминах С, Е и -каротине. Получить их можно из фруктов и овощей: яблок, апельсинов, шпината, помидоров, черники, вишни, моркови, брокколи и других.
Минералы и витамины при ревматоидном артрите
- Кальций необходим всем больным артритом — он помогает поддерживать здоровье костей. Люди с ревматоидным артритом часто сталкиваются с остеопорозомОстеопороз — заболевание скелета и нарушение плотности костей из-за нарушения в них обмена веществ, хрупкостью костей и переломами. Кальций помогает все это предотвратить. Отличными его источниками являются молоко и молочные продукты.
- Витамин D поддерживает баланс кальцияоставляет в организме нужное количество, а избытки выводит и помогает ему усваиваться. Больше всего витамина D можно получить благодаря обычной прогулке в солнечный день. Он содержится в яйцах и жирной рыбе, но если не выходить на улицу, его будет недостаточно.
- Железная анемия — обычное явление для людей с рематоидным артритом. Она возникает
из-за лекарств и обострений воспаления. Для профилактики и лечения анемии нужно получать достаточно железа. Включайте в рацион красное мясо, печень, птицу, рыбу, зеленолистные овощи, бобовые и семена. - Фолиевая кислота помогает в создании новых клеток в организме — это жизненно важное вещество для принимающих метотрексат, приводящий к ее дефициту. Дополнительно ее можно получить из зеленых листовых овощей, бобовых и обогащенных злаков.
Ревматоидный артрит: последствия и прогнозы
Ревматоидный артрит увеличивает риск ранней смерти — ее вероятность в два раза выше, чем у здоровых ровесников. Кроме того, болезнь является причиной 22% всех случаев смерти от артрита и других ревматических заболеваний.
Основными последствиями ревматоидного артрита являются воспаление и повреждение суставов, снижение их подвижности, а также воспаление кровеносных сосудов, болезни сердца и инфекции.
- Поражение сердечной мышцы и внутренней оболочки сердца (перикардит) приводит к умеренной или сильной боли в груди. С этим сталкивается около трети всех больных.
- У людей с ревматоидным артритом высока вероятность развития атеросклероза — затвердевания артерий, вызванного скоплением холестерина и жиров на стенках. Этот налет может стать хрупким и отколоться, а это уже может привести к сердечному приступу или инсульту. Риск ишемического инсульта у больных РА в два раза выше, чем у здоровых. Риск тромбоза глубоких вен на ногах — утроен, а легочной эмболии (закупорки легочной артерии) — повышен в 4 раза.
- Воспаление кровеносных суставов, или васкулит, лишает основные органы нормального кровоснабжения, это может привести к их неправильной работе.
- Глаза тоже страдают — у больных ревматоидным артритом развивается синдром Шегрена. В результате человек ощущает сухость глаз и ротовой полости, слезные железы перестают вырабатывать слезу, а белки глаз воспаляются.
- Кистевой туннельный синдром, или синдром запястного канала, возникает
из-за избыточного давления на главный нерв запястья. Давление приводит к онемению, покалыванию, боли и затруднению движений пальцев и всей руки. Это заболевание у людей с ревматоидным артритом вызвано деформациейизменением формы и изменениями в сухожилиях и связкахиз-за воспаления. - Помимо перечисленных проблем, у больных нередко случаются заболевания легких. Их слизистая оболочка воспаляется, это называется плевритом. Плеврит вызывает боль в груди, которая особенно чувствуется при дыхании. В легочной ткани, обычно в пространстве между самим органом и оболочкой грудной клетки, скапливается жидкость, так называемый плевральный выпот. Кроме того, в легких образовываются узелки, а когда иммунная система работает особенно усердно, легочная ткань превращается в рубцовую. Это затрудняет дыхание, и человеку может даже понадобиться пересадка легкого.
- Люди с ревматоидным артритом более восприимчивы к серьезным или смертельным инфекциям. Такая чувствительность может быть как результатом воздействия РА на организма, так и побочным эффектом от тяжелых препаратов, которыми лечат заболевание.
- Ревматоидный артрит вызывает воспаления в сухожилиях — тканях, которые соединяют мышцы с костями. Это может привести к опухолям и даже разрывам. Чаще всего поражается тыльная сторона пальцев.
- У людей с этим заболеванием повышен риск заболеть лимфомой или раком кожи.
Лечение может вызвать много серьезных побочных эффектов — например, язву желудка или повреждение почек
Ирина Шишкина,
Врач-ревматолог, Медицинский центр в Коломенском«Стойкая ремиссия при приеме подходящих базисных препаратов в корректных дозах возможна на протяжении многих лет».
Ревматоидный артрит и беременность
Ревматоидный артрит часто поражает женщин детородного возраста, превращая беременность и планирование семьи в серьезную проблему.
Будущей маме нужно помнить, что течение заболевания непредсказуемо, а некоторые лекарства могут нанести ребенку непоправимый вред или вызвать осложнения во время вынашивания.
Беременность изменяет гормональный фон женщины и ее иммунитет, то есть влияет на любое аутоиммунное заболевание.
Еще в 1931 году было замечено, что риск развития ревматоидного артрита во время беременности у здоровых женщин снижается в 2–5 раз. Также известно, что вынашивание ребенка оказывает благоприятное влияние на течение заболевания.
Симптомы значительно уменьшаются в последние три месяца, а более 75% женщин чувствуют себя лучше и в двух первых триместрах.
Рассчитывать на беременность как на средство лечения от ревматоидного артрита не стоит — с вероятностью в 90% в течение 3 месяцев после родов развивается обострение. Риск обострения сохраняется и в течение следующих 9 месяцев, причем кормление грудью с большой вероятностью сделает эти обострения регулярными.
Набор препаратов для лечения любых заболеваний при беременности ограничен,
Список лекарств, которые можно применять для лечения ревматоидного артрита во время беременности:
- Приема больших доз аспирина нужно избегать на всех этапах беременности, особенно на поздних. Аспирин в небольших дозах до 80 мг в день более безопасен.
- Только в случаях серьезной необходимости можно применять нестероидные противовоспалительные средства в 1 и 2 триместрах беременности. В 3 триместре они противопоказаны, поскольку могут вызвать легочную гипертензию у малыша.
- Кортикостероиды, например преднизолон в низких дозах, считаются относительно безопасными как для матери, так и для ребенка. Тем не менее, и они могут вызвать побочные эффекты — при их применении на ранних сроках беременности повышен риск развития волчьей пасти. У будущей мамы они могут вызвать отеки, повысить давление и спровоцировать остеопороз.
- Гидроксихлорохин не вредит ребенку, если принимается в дозах
200-400 мг в день. - Сульфасалазин считается безопасным при беременности и может применяться на любых сроках.
Метотрексат,
Лефлуномид противопоказан категорически. Более того, перед зачатием его нужно удалить из организма с помощью холестирамина. Обязательно сообщите о приеме лефлуномида врачу, который ведет беременность.
Соли золота, азатиоприн, анакира, абатацепт и циклоспорин можно применять только в том случае, если польза от них превышает риски.
Ирина Шишкина,
Врач-ревматолог, Медицинский центр в Коломенском«Беременность при не активном течении заболевания не противопоказана. Необходимо обратиться к ревматологу для правильного подбора препаратов и оценки рисков».
Ювенильный ревматоидный артрит
Ювенильный ревматоидный артрит встречается у детей в возрасте до 16 лет и встречается не часто — лишь у 0,01% населения.
Для того, чтобы диагноз был поставлен, симптомы заболевания должны присутствовать на протяжении шести недель подряд.
Существует три типа ювенильного ревматоидного артрита:
- Пауциартикулярный, при котором повреждено до 4 суставов. Почти половина всех случаев юношеского ревматоидного артрита приходится именно на этот тип. Обычно им страдают девочки в возрасте от 1 до 4 лет или чуть более взрослые мальчики. У таких детей развиваются сопутствующие заболевания, в том числе хронический увеит — воспаление сосудистой оболочки глаза, которое может привести к слепоте.
- Полиартрит, повреждающих более 5 суставов. Встречается почти у 40% детей с ювенильным ревматоидным артритом. Помимо поражения суставов больные теряют аппетит, становятся раздражительными и утомляемыми, и хуже растут. Девочки болеют им чаще, чем мальчики.
- Системный: встречается примерно у 10% из всех больных ЮРА. Первые симптомы проявляются как скачки температуры вплоть до лихорадки один или два раза в день,
бледно-розовая сыпь на туловище, плечах и бедрах. Заболевание одинаково часто встречается у мальчиков и девочек, а выявляют его в возрасте от 1 года до 6 лет.
Для лечения каждой из разновидностей ювенильного ревматоидного артрита существует свой набор препаратов.
Ревматоидный артрит и витамин D
У большинства людей с ревматоидным артритом не хватает витамина D, что усугубляет тяжесть симптомов.
Дефицит вызван тем, что больные недостаточно времени проводят на солнце, не получают витамин с пищей, или в их организме
Симптомы нехватки витамина D выглядят как депрессия, слабость, усиливающаяся боль, усталость и трудности с концентрацией внимания. Простой анализ крови покажет, есть ли у вас такая проблема.
Прием добавок и прогулки помогут уменьшить воспаление, укрепить костный хрящ и минимизировать боль.
Жизнь с ревматоидным артритом
Про питание мы уже поговорили, но диета — не единственный способ облегчить жизнь.
Некоторые приемы могут облегчить течение заболевания и улучшить качество жизни.
Людям с ревматоидным артритом рекомендована мягкая физическая нагрузка — тут важно не переборщить. Но и отказываться от активности нельзя, поскольку это может привести к дистрофии мышц, а ослабленный организм плохо противостоит инфекциям.
Наиболее полезными считаются ходьба, плавание и водная аэробика.
Кирилл Патенко,
Советник главного врача, клиника «Медицина 24/7»Очень важно не переусердствовать с физической нагрузкой и не забывать давать себе отдых, особенно в периоды обострения.
Когда суставы и мышцы становятся жесткими и это начинает доставлять неудобства, используйте грелки или принимайте теплые ванны.
Боль и воспаление отлично снимают холодные компрессы.
Различные техники релаксации тоже помогают справиться с болью и уменьшают стресс. Например, йога или не глубокий расслабляющий массаж.
Ирина Шишкина,
Врач-ревматолог, Медицинский центр в Коломенском
«Лечебная физкультура в виде пилатеса и элементов йоги не имеет противопоказаний при ревматоидном артрите. В случае поражения коленных и тазобедренных суставов не рекомендуются приседания,
Составлять план дальнейших действий будет проще, если вы возьмете под контроль свое лечение — записывайте схему, дозы и частоту приема препаратов. Так вы сможете быстрее понять, какое лечение оптимально и как именно оно действует на организм.
Обязательно отдыхайте. Помните о том, что у заболевания есть свои ограничения — это поможет избежать излишней нагрузки, которая может вылиться в обострение.
Общение с другими людьми очень важно, ведь человек — существо социальное, а ревматоидный артрит — не повод от него отказываться. Конечно, если вы интроверт и это не доставляет вам удовольствия — не нужно себя насиловать.