Рак прямой кишки
 13969
13969 
В чем разница между раком прямой кишки и колоректальным раком? Почему возникает заболевание? При каких симптомах нужно немедленно обратиться к врачу? Какие методы диагностики помогут обнаружить опухоль?
Показать содержание статьиСодержание:
Часто рак прямой и толстой кишки объединяют термином «колоректальный рак». Однако, между этими заболеваниями есть разница, особенно когда дело касается лечения. В отличие от толстой, прямая кишка находится в тазу, в ограниченном пространстве, оперировать её сложнее.
Рак прямой кишки в цифрах и фактах:
- Ранее такие опухоли зачастую быстро приводили к гибели больного. В последние 30 лет появились новые эффективные методы лечения, и выживаемость при раке прямой кишки существенно увеличилась.
- По данным некоторых исследований, колоректальный рак занимает 4 место среди всех злокачественных опухолей. Треть случаев приходится на злокачественные опухоли прямой кишки.
- В целом на данный момент смертность от рака прямой кишки в мире снижается. Помимо эффективных методов лечения сыграли роль скрининговые программы, раннее удаление полипов.
- Риск заболеть колоректальным раком в течение жизни для мужчин составляет 4,7%, для женщин – 4,4%.
Стадии рака прямой кишки
Существует пять основных стадий злокачественной опухоли:
- 0 – раковые клетки не проникли за пределы слизистой оболочки;
- I – опухоль распространяется вглубь стенки прямой кишки;
- II – раковые клетки распространились в соседние органы;
- III – раковые клетки распространились в близлежащие лимфоузлы;
- IV – обнаружены метастазы.
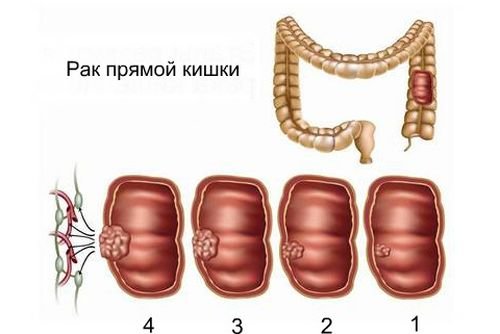
Также выделяют подстадии – их обозначают буквами A, B, C. Подробно все стадии рака прямой кишки разобраны в специальной статье.
Почему возникает рак прямой кишки?
Однозначного ответа на этот вопрос нет, но врачи могут назвать много факторов риска:
- Возраст. Большинству людей на момент постановки диагноза больше 50 лет.
- Кишечные полипы. Бывают разных видов, самые опасные – аденоматозные.
- Генетические нарушения. Играют роль только в небольшом проценте случаев. Риск рака повышен у людей, которые больны синдромом Линча и семейным аденоматозным полипозом.
- Наследственная предрасположенность. Она имеется, если больны близкие родственники.
- Нездоровое питание. Кишечнику вредит обилие мяса, жиров, недостаток овощей, фруктов и злаков.
- Отсутствие физической активности. В группе повышенного риска люди, которые проводят рабочий день за офисным столом, а вечера и выходные – на диване.
- Алкоголь. Вредно употребление более 42 граммов чистого спирта в неделю. Зная крепость напитка, можно рассчитать безопасную дозу.
- Курение. Табачный дым вредит не только легким и сосудам.
- Сахарный диабет II типа. Риски особенно высоки, если уровень глюкозы постоянно скачет.
- Хронические воспалительные заболевания кишечника: неспецифический язвенный колит, болезнь Крона.
Аналогичные факторы риска связаны и с раком толстой кишки.
При каких симптомах нужно обратиться к врачу?
На ранних стадиях симптомов чаще всего нет. «Первым звоночком» нередко становится ректальное кровотечение. Если в стуле появилась примесь крови – это повод как можно быстрее посетить врача. К сожалению, многие люди не обращаются к доктору, а сами у себя «диагностируют» геморрой и начинают лечиться народными методами. Возможно, что кровоточат, в самом деле, геморроидальные узлы, чаще всего так и бывает. Но всегда есть вероятность, что симптом связан со злокачественной опухолью. Узнать наверняка можно только после осмотра врача и обследования.
Бледность, повышенная утомляемость, головокружения, «туман в голове», одышка, учащенное сердцебиение – эти проявления могут говорить о том, что хроническое кровотечение привело к анемии.
Со временем опухоль увеличивается настолько, что начинает мешать прохождению каловых масс. Возникают запоры, боли в прямой кишке во время дефекации, боли в животе. Эти симптомы тоже нередко списывают на другие заболевания, например, на спайки. Признак того, что просвет кишки сужен – тонкий стул, напоминающий карандаш. После посещения туалета остается чувство дискомфорта, ощущение, что в прямой кишке «что-то мешается».
По мере прогрессирования рака больной начинает без видимой причины терять вес. Опухоль может приводить к снижению аппетита.
Какие методы диагностики помогают выявить опухоль?
Один из самых надежных методов диагностики – эндоскопические исследования. Лучше всего использовать колоноскопию – во время этого исследования врач при помощи колоноскопа (длинного тонкого шланга с видеокамерой на конце) осматривает и прямую, и толстую кишку. Во время колоноскопии можно провести биопсию: взять фрагмент подозрительной ткани и отправить в лабораторию для гистологического, цитологического, молекулярно-генетического исследования.
В крови можно определить уровень карциноэмбрионального антигена – онкомаркера, который повышается при раке прямой кишки. Но такой анализ ненадежен, его главным образом используют, чтобы оценить эффективность лечения.
Другие исследования:
- Общий анализ крови помогает диагностировать анемию и разобраться в её причинах.
- Биохимический анализ крови покажет отклонения, если опухоль метастазировала в печень.
- КТ и МРТ помогут обнаружить метастазы, оценить, как сильно опухоль распространилась на другие органы.
Можно ли обнаружить рак прямой кишки на ранних стадиях?
В первую очередь нужно внимательно относиться к своему здоровью и обратиться к врачу сразу же, как только появились первые симптомы, не списывая их на геморрой и прочие «безобидные» болезни. Чаще всего прибегают к колоноскопии, так как это надежный метод, который может показать опухоли, язвы и полипы толстой и прямой кишки, а при необходимости врач прямо во время процедуры проведет биопсию.