Лучевая терапия при раке легких
 3281
3281 
Содержание:
Лучевая терапия – это достаточно распространенный метод борьбы со злокачественными опухолями, в том числе с раком легких. Она может выступать в роли как самостоятельного, так и вспомогательного способов лечения. Основной принцип облучения – уничтожение опухоли при максимальном сохранении здоровых органов и тканей.
Содержание
Характеристика рака легких
Рак легких – это злокачественная эпителиальная опухоль, развивающаяся из покровного эпителия слизистой бронхов, бронхиальных слизистых желез бронхиол и легочных альвеол. По распространенности у российских мужчин он занимает 1-е место среди иных видов рака. Отличается агрессивностью – по состоянию на 2019-й год по показателю летальности рак легких занимает 4-е место в России. Характерные черты патологии – быстрый рост, раннее и многочисленное метастазирование. В большинстве случаев патологию обнаруживают только на последних стадиях, когда появляются метастазы, или новообразование распространяется на соседние органы. Главный фактор, влекущий возникновение заболевания, – курение (как активное, так и пассивное). Иные катализаторы – облучение, воздействие канцерогенов (мышьяк, радон и т. п.).
Механизм действия лучевой терапии
Лучевая терапия (часто – радиотерапия) – метод лечения онкологических патологий с помощью высокоэнергетического излучения. Принцип действия радиотерапии заключается в следующем: происходит целенаправленное воздействие электромагнитных волн или высокоэнергетических электронных пучков на злокачественную опухоль, в результате чего происходит ликвидация аномальных клеток через разрушение ДНК и, как следствие, пресечение их дальнейшего размножения. Патогенные клетки достаточно хорошо поддаются лучевой терапии, поскольку, в отличие от здоровых, они размножаются крайне быстро, что повышает их чувствительность к внешнему воздействию.
Применение метода
Лучевая терапия при раке легких назначается согласно результатам диагностики, включающей в себя анализ крови, биопсию легких, УЗИ, компьютерную или магнитно-резонансную томографию. Как правило, при подобной патологии облучение проводится как отдельная терапия для следующих целей:
- уничтожение мелких и активно растущих новообразований;
- борьба с опухолью, оказывающей давление на близлежащие структуры, а также с метастазами в лимфатических узлах, грудной клетке, диафрагме, части сердца и т. д;
- борьба с рецидивировавшей патологией;
- облегчение состояния безнадежно больных пациентов (применение в качестве паллиативной терапии).
Также радиотерапия применяется в качестве замены хирургической операции, если:
- рак неоперабелен (вследствие имеющихся противопоказаний к операции по состоянию здоровья или возможности инвазирования опухоли в жизненно важные органы, ампутация которых невозможна);
- пациент отказывается от хирургического вмешательства.
Совмещение с другими методами терапии
При комплексном подходе облучение сочетается с химиотерапией: их совмещение взаимно усиливает воздействие на новообразование, а также создает условия для лечения и профилактики метастазов. В составе комбинированного лечения лучевая терапия может проводиться:
- как предоперационная мера. Задачи: уничтожение наиболее чувствительных к излучению раковых клеток, устранение воспалений в опухоли и вокруг нее, перевод рака в операбельное состояние путем уменьшения размера новообразования перед иссечением. Так, например, при предварительном облучении опухоли в верхней доле легкого новообразование действительно лучше оперируется;
- послеоперационная мера. Задачи: освобождение операционного поля от злокачественных клеток, рассеянных в процессе хирургического вмешательства, а также уничтожение оставшихся патогенных тканей после неполного удаления опухоли и метастазов.
Возможна мультимодальная терапия, включающая в себя использование методов хирургического, лекарственного и лучевого лечения.
Противопоказания:
- кровотечение;
- повышение температуры тела;
- интоксикация организма;
- кахексия;
- разрыв опухоли;
- прорастание опухоли в полые органы (пищевод, желудок и др.);
- ателектаз (спадение легкого или его части);
- скопление жидкости в плевре;
- огромный размер поражения легких;
- лимфангит (воспаление в лимфатических сосудах);
- туберкулез открытой формы;
- инфаркт миокарда, перенесенный менее шести месяцев назад;
- диабет (стадия декомпенсации);
- сердечная недостаточность;
- декомпенсация функций печени и почек;
- анемия;
- психические нарушения и нестабильный эмоциональный фон.
Классификация
По степени воздействия на раковые клетки:
- радикальная. Отличается интенсивностью: вводится канцерицидная доза радиации (т. е. рассчитанная на полное разрушение опухоли и регионарных метастазов). Такая лучевая терапия достаточно пагубно воздействует на организм в целом. Часто рекомендуется пациентам, страдающим немелкоклеточным раком легких (1-2-я стадии), в случае функциональной неоперабельности опухоли или высокого риска хирургических осложнений;
- паллиативная. Проводится для уменьшения размера опухоли и ее метастазов, а также стабилизации роста новообразования. Используется в случаях, когда невозможна радикальная терапия. Доза излучения обычно составляет две трети от канцерицидной;
- симптоматическая лучевая терапия. Предпринимается для снятия или снижения клинических проявлений раковой патологии, которые значительно ухудшают качество жизни больного и способны привести к его быстрой гибели. Облучение с такой целью проводится, если опухоль имеет локализацию, при которой радиотерапия – единственный метод лечения.
По способу подведения излучений:
- бесконтактная (дистанционная). Источник излучения располагается на определенном расстоянии от участка тела, а его лучи проникают в новообразование сквозь здоровые ткани, что является недостатком этого способа. Такая терапия применяется при глубоком расположении опухоли. Современной разновидностью бесконтактного метода является конформная терапия, использующая трехмерное планирование облучения. Этот метод отличается высокоточным воздействием на патогенный очаг: исходящая радиация приобретает форму злокачественного нароста;
- контактная (брахитерапия). Носитель излучения вводится непосредственно в опухолевое образование, что позволяет уменьшить влияние радиации на здоровые клетки (доза рассчитывается исключительно на пораженную область). Наибольшая эффективность брахитерапии отмечается при небольших опухолях (до 2 см в диаметре).
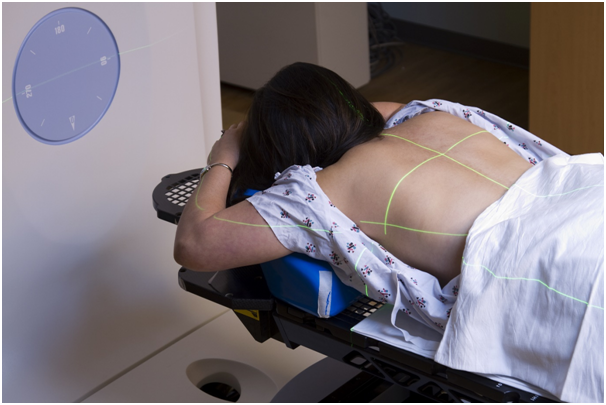
Этапы
Полный курс лечения состоит из трех этапов, правильное прохождение которых может положительно повлиять на результат терапии. Каждая ступень включает в себя определенный перечень мероприятий и требует участия специалистов (онколог, лучевой терапевт, врач-рентгенолог, физик, дозиметрист).
Предлучевой (подготовительный):
- проводится психологическая подготовка пациента (разъясняется необходимость лучевой терапии);
- при помощи компьютерной томографии производится клиническая топометрия (определение размера, объема, площади злокачественной опухоли и органов, описание их взаимного расположения), выявляются сопутствующие заболевания, изучаются кожные покровы (их целостность важна для радиотерапии);
- выбираются конкретный метод лучевой терапии и источник ионизирующего излучения, производится расчет суммарной и разовой допустимой дозы облучения, решается, через какие участки ткани будет осуществляться воздействие. Вся эта информация отражается в лучевом плане, который представляет собой совокупность документов клинико-дозиметрического и клинико-радиобиологического планирования (карта дозного распределения излучения в теле больного, рентгенограммы, подтверждающие правильность наводки пучка лучей на новообразование);
- настраивается оборудование.
Лучевой
На этом этапе выполняются лучевые процедуры, проходящие следующим образом: пациент размещается в специально оборудованной комнате, на обозначенную область его тела устанавливается источник излучения, остальные участки покрываются защитным материалом во избежание повреждения здоровых тканей, в течение процедуры связь с врачом осуществляется через специальное переговорное устройство. Лучевая терапия безболезненна: она не вызывает никаких ощущений. Как правило, сеансы продолжаются на протяжении 5 дней, затем следует 2-дневное восстановление пациента. Продолжительность всего курса составляет 1-2 месяца. Если лучевая терапия является предоперационной, ее длительность сокращается до 2-3 недель.
Послелучевой
Эта стадия не имеет четких временных границ и считается завершенной после устранения послелучевых поражений – последствий терапии, которые способны проявляться в течение длительного времени. Последний этап проходит, как правило, в домашних условиях с периодическим посещением врача. По окончании лучевого лечения больной чувствует как физическую, так и эмоциональную усталость, поэтому важно обеспечить ему полноценное питание, отдых, а также создать комфортную эмоционально-психологическую обстановку. В этот период больным рекомендовано избегать химических и физических травм зоны облучения, противопоказаны интенсивное ультрафиолетовое облучение, грязевые, тепловые и физиотерапевтические процедуры.
Последствия
При всей своей эффективности радиотерапия обладает существенным недостатком: она оказывает пагубное воздействие на здоровые клетки. Это влечет ряд осложнений:
- эзофагит (воспаление слизистой оболочки пищевода). Вызывает нарушение функции глотания, болезненные ощущения, снижение массы тела (более чем на 10 %). Заболевание, как правило, проходит через месяц;
- постлучевой (радиационный) пневмонит. Выражается в появлении одышки, кашля и лихорадки. Заболевание может развиться через полгода после окончания терапии;
- сужение пищевода. Затрудняет глотание и является причиной изжоги;
- усталость и быстрая утомляемость (как следствие снижения общей сопротивляемости организма);
- изменение цвета кожи;
- ожог кожного покрова;
- раздражение кожи (покраснение, сухость, шелушение, зуд) и повышение ее чувствительности;
- сильное выпадение волос и даже полное облысение (особенно в области грудной клетки – из-за повышенного воздействия облучения на эту зону);
- ломкость и хрупкость ногтей;
- отсутствие или снижение аппетита;
- тошнота и рвота.
Реабилитация
Врачебное наблюдение
Через 6 недель после завершения курса терапии врач проводит первый осмотр пациента, которому в последующем необходимо проходить регулярные обследования (раз в три месяца) в течение двух лет. Через 2 месяца по окончании лечения проводится основное контрольное диагностическое исследование – компьютерная томография, результат которой отражает эффективность терапии. Диагностика также позволяет своевременно обнаружить рецидив и осложнения.
Восстановительные меры
Для быстрого восстановления пациент на протяжении, как минимум, двух недель должен соблюдать реабилитационные меры, предписанные врачом. Они обычно включают в себя следующие положения:
- употребление достаточного количества воды;
- ограничение употребления сладкого;
- частое питание малыми порциями;
- исключение из рациона молочных продуктов, острых и пряных блюд, сырых овощей, бобовых, цельнозерновых злаков;
Со временем в рацион постепенно вводятся зерновые каши, картофель. Также желательно заняться дыхательной гимнастикой и лечебной физкультурой, полностью отказаться от курения и алкоголя.
Прогноз
Эффективность облучения зависит от стадии заболевания, выбранного способа терапии, возраста пациента и наличия сопутствующих хронических заболеваний. Наибольший эффект лучевая терапия способна оказать на начальных стадиях рака легких. Так, например, брахитерапия обеспечивает пятилетнюю выживаемость в 70 % случаев. На последующих этапах развития опухоли действенность радиотерапии как самостоятельного метода лечения резко снижается.