Астма
 3
3 
Содержание:
Астма — это воспаление и спазм дыхательных путей (носа, глотки, трахеи, бронхов и легких), вызванные неправильной реакцией иммунитета.
Вылечить астму нельзя, но ее можно контролировать.
Нехватка воздуха, посиневшие губы, свистящее дыхание и хрипы — все это ее страшные симптомы.
Может показаться, что задача проста — ведь лекарств от заболевания существует уже очень много. Но это не так — у каждого второго астматика проявления остаются, несмотря на лечение и прием препаратов.
Попытки игнорировать болезнь могут привести к печальным последствиям — ежегодно от нее умирает 5 тысяч человек.
Даже если вы чувствуете себя хорошо и проявления отсутствуют долгое время, астма все равно остается вашим постоянным спутником, а обострение может случиться в любой момент.
Диагноз «астма» есть у 235 миллионов человек, и почти 7 из них — дети. Это одно из основных хронических детских заболеваний. Симптомы болезни влияют на обучение, игры и даже на сон.
Задача иммунитета состоит в том, чтобы защищать организм от вредных веществ, например, вирусов, бактерий или химикатов. Для этого специальные клетки отправляются в ткани, в которых эти вещества присутствуют. Клетки выделяют соединения, вызывающие воспаление вокруг «вредителя».
Воспаление — тоже защитный механизм, но если оно возникает не тогда, когда это действительно нужно, и слишком долго сохраняется, — организму наносится вред.
Наши легкие привыкли вдыхать воздух, в котором содержатся разные раздражители (пыльца, пыль и вирусы с бактериями) — они просто самоочищаются и обычно воспалительной реакции не возникает.
Дыхательные пути астматиков более чувствительны ко многим веществам, а их иммунная система реагирует слишком остро. Такая реакция вызывает целый набор последствий.
Внутренняя оболочка носа, глотки и трахеи опухает или воспаляется,
Сжимаются и окружающие дыхательные пути мышцы, что еще сильнее затрудняет прохождение воздуха в легкие. Такое сжатие называется бронхоспазмом.
Слизистые железы производят много густой слизи, которая попадает в те же дыхательные пути.
Все это затрудняет дыхание и вызывает кашель, хрипы и одышку.
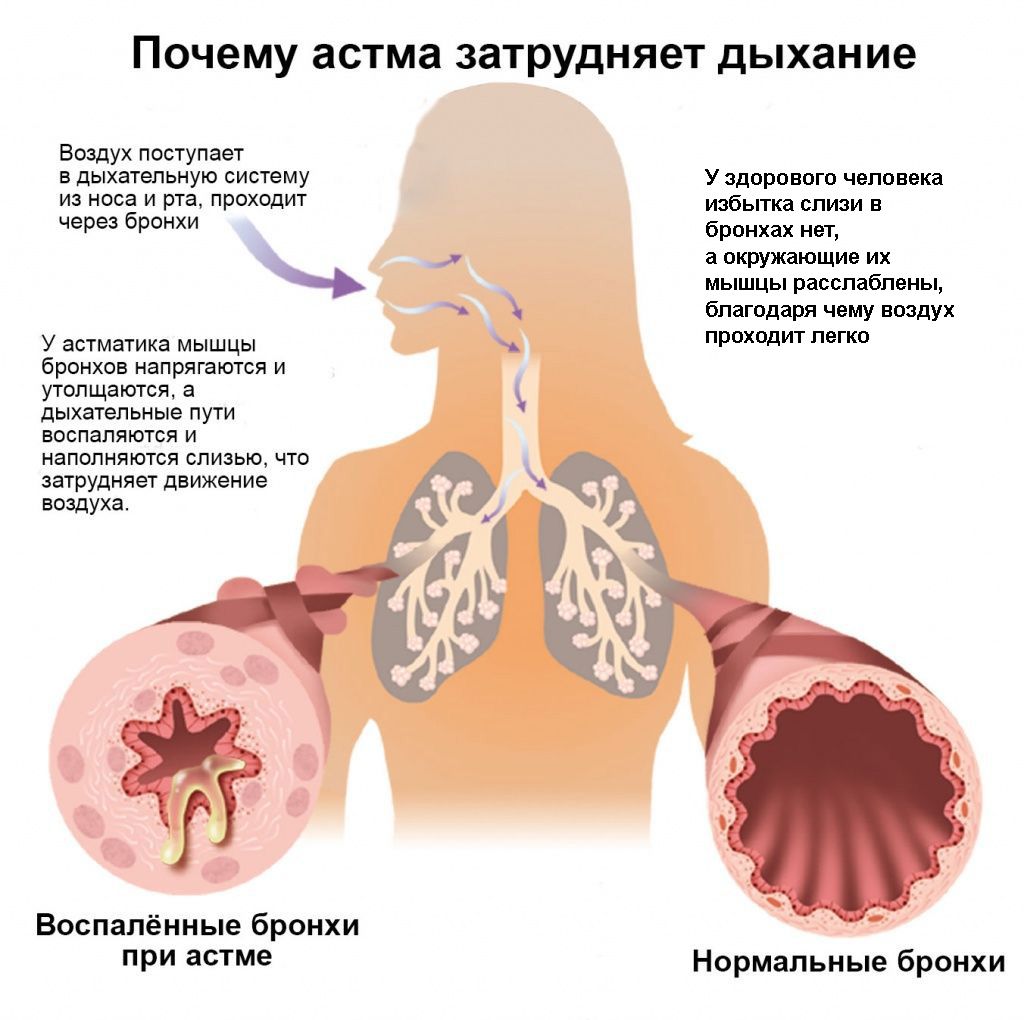
У людей с астмой может развиться постоянное воспаление, которое делает дыхательные пути сверхчувствительными — оно называется гиперреактивностью бронхов. Если воспаление не лечить, то каждый раз при попадании раздражителей оно будет проявляться сильнее.
Бронхиальная астма — хроническое заболевание, подобное диабету или гипертонии. Это означает, что если астма проявилась хотя бы раз, скорее всего, это на всю жизнь.
Стадии астмы::
- Интермиттирующая (перемежающаяся). Днем симптомы на этой стадии возникают не чаще 2 раз в неделю, и беспокоят по ночам не чаще чем 2 раза в месяц.
- Легкая стадия астмы: дневные симптомы на протяжении 3 или более дней в неделю, но приступы случаются не чаще 1 раза в неделю. Ночные — 3 или более в месяц.
- Умеренная степень: днем симптомы проявляются каждый день, а ночью — чаще чем 1 раз в неделю.
- Тяжелая степень: дневные симптомы каждый день по нескольку раз, и часто случаются ночью. Это 4 стадия астмы.
Классификация бронхиальной астмы:
- Периодически возникающая перемежающаяся астма. У некоторых людей приступы астмы возникают спонтанно в промежутках между длительными периодами, в которые симптомы не проявляются. Частыми триггерами («включателями») заболевания в таком случае являются вирусные инфекции дыхательных путей. Особенно актуально это для маленьких детей в возрасте от 2 до 5 лет, которые подхватывают простуду 8–12 раз в год.
- Сезонная аллергическая астма проявляется в ответ на появление аллергенов (обычно весной и летом) в воздухе. Споры плесени — еще одна частая причина заболевания. Понимание причин возникновения приступов поможет вам их контролировать.
- Несезонная аллергическая астма. Не у всех аллергиков развивается астма, так же как и не у всех астматиков — аллергия. Однако во многих случаях аллергия действительно усиливает астму. Холодный и сухой воздух, пыль, шерсть животных или пыльца могут вызвать острый приступ болезни. Излишне активный ответ слизистой оболочки дыхательных путей также может быть вызван вирусами, загрязняющими веществами, лекарствами и тяжелой физической нагрузкой.
- Бронхоспазм, вызванный физической активностью. Именно этот термин используется, когда после или во время тренировки сужаются дыхательные пути. Это самый частый симптом развивающейся астмы у детей, присутствующий у 80–90% всех астматиков. Раздражителями, или триггерами, могут стать: хлор в бассейнах; холодный сухой воздух; резкие запахи в спортзале. Подобный бронхоспазм легко снимается правильными препаратами, что позволяет не ограничивать себя в нагрузках. Конечно, при условии контроля над заболеванием.
- Профессиональная астма. Симптомы болезни вызываются и усугубляются химическими веществами или пылью в воздухе. Как правило от нее страдают люди, работающие на специфических производствах, где присутствуют различные химикаты, например: пекарни; работа с металлом; лаборатории; плотничные мастерские; производства лекарств, пластика или моющих средств. Существует более 250 триггеров профессиональной астмы. Курение и аллергия увеличивают риск заболевания.
Симптомы бронхиальной астмы
Симптомы астмы могут проявляться
Общие симптомы астмы:
- Кашель, часто усиливающийся рано утром или ночью. Это мешает сну и часто сопровождается выделением слизи или мокроты.
- Астматики часто ощущают одышку — нехватку воздуха.
- Свистящее дыхание и хрипы — еще один неприятный симптом, особенно заметно проявляющийся на выдохе.
- Стеснение в груди и ощущения, что ее сжимают.
- Лицо и губы синеют
из-за недостатка кислорода. - Пульс заметно учащается.
- Появляется сонливость или спутанность сознания.
- Серьезная одышка вызывает тревогу или даже панику.
- Дыхание очень затрудняется.
- Человек сильно потеет.
Екатерина Тафинцева,
Заведующий стационаром, врач-терапевт, клиника «Медицина 24/7»Когда во время тяжелого приступа астмы дыхательные пути становятся совсем узкими и организму не хватает кислорода, больному срочно нужна медицинская помощь. Если вы видите, что у астматика посинели губы и лицо, резко участился пульс, появилась спутанность сознания или паника и он не может дышать — срочно вызывайте скорую!
Когда обращаться за медицинской помощью?
Сильные и внезапные приступы астмы могут закончиться фатально. Именно поэтому каждый астматик должен быть в курсе того, что именно ему делать в случае обострения и когда обращаться за помощью.
Прерывистый кашель, свистящее дыхание или любые другие признаки астмы, которые сохраняются в течение нескольких дней, требуют лечения. Если понадеяться на авось и не лечить — возможно серьезное повреждение легких.
Сразу, как только почувствуете заметное ухудшение симптомов, используйте быстродействующий ингалятор. Если он не поможет, немедленно обращайтесь за медицинской помощью.
Увлекаться применением лекарств тоже не стоит — это может вызвать серьезные побочные эффекты и усугубить астму.
С течением времени симптомы заболевания могут изменяться, поэтому важно регулярно общаться с лечащим врачом. Он подскажет, когда и как изменить схему лечения.
Симптомы астмы легко спутать с другими заболеваниями, такими как простуда или бронхит. В случае постоянного кашля, хрипов или затрудненного дыхания, особенно ночью, нужно обратиться за советом к врачу.
Екатерина Тафинцева,
Заведующий стационаром, врач-терапевт, клиника «Медицина 24/7»Перед визитом к врачу запишите тревожащие симптомы, в какое время и в каких обстоятельствах они возникают. Дневник болезни поможет назначить правильное лечение.

Причины бронхиальной астмы
Точные причины возникновения астмы до сих пор не известны.
Считается, что на развитие заболевания влияют некоторые факторы окружающей среды и наследственность.
Возможно, влияние имеют изменения в образе жизни, произошедшие за последние десятилетия. Часть ученых согласна с гипотезой гигиены. Кроме того, загрязнение воздуха тоже может играть роль в развитии заболевания.
Некоторые люди замечают, что их симптомы обостряются в стрессовой ситуации.
Во время физической нагрузки астма может напомнить о себе, особенно если вы занимаетесь спортом на холоде или в помещении со слишком сухим воздухом. Выражение сильных эмоций, таких как сильный гнев, плач и смех могут усугубить сужение дыхательных путей.
Аллергическая астма вызывается очень большим количеством различных аллергенов. Прочитать о них вы можете в нашей статье про аллергию.
Факторы риска развития астмы включают в себя:
- Астму, экзему или аллергию у родственников.
- Бронхиолит (воспаление мелких бронхов), экзему или аллергию у самого пациента.
- Преждевременные роды и применение аппарата искусственной вентиляции легких новорожденному.
- Проблемы с деторождением.
- Курение будущей матери во время беременности.
- Курящих родителей и пассивное курение.
- Воздействие вредных веществ на рабочем месте.
- Гормональные изменения.
Все, что вызывает обострения астмы, называют триггерами (trigger — спусковой крючок). У каждого человека свои триггеры.
Триггером может быть аллерген, холод, запах и химическое соединение:
- Домашние аллергены, такие как пылевые клещи, плесень и перхоть домашних животных.
- Уличные аллергены: например, пыльца травы и деревьев.
- Респираторные инфекции.
- Физическая активность.
- Холодный воздух.
- Сульфиты и другие пищевые консерванты.
- Стресс.
- Загрязняющие воздух вещества: например, дым или пары.
- Лекарства, такие как
бета-блокаторы или нестероидные противовоспалительные препараты. - Заболевания: например, гастроэзофагеальная рефлюксная болезньзаброс в пищевод содержимого желудка или двенадцатиперстной кишки.
Астматикам важно избегать или уменьшать воздействие этих триггеров, это облегчит тяжесть симптомов и улучшит качество жизни.
Диагностика бронхиальной астмы
Диагностика бронхиальной астмы проходит в несколько этапов.
- Анализ истории болезни. Для этого врач расспрашивает о конкретных симптомах и общем состоянии здоровья, в том числе о наличии аллергии. Также обязательно предоставить информацию о курении, взаимодействии с птицами и другими животными, принимаемых лекарствах и контактах с аллергенами. Обязательно расскажите, есть ли у ваших родственников астма или аллергия.
- Физический осмотр необходим для изучения дыхания и наличия хрипов и свиста при выдохе. Осмотр кожи нужен, чтобы выявить аллергическую сыпь, экзему или крапивницу. Нос, горло и верхние дыхательные пути проверяются, чтобы исключить другие заболевания.
- Функциональный тест легких. С помощью специального прибора — спирометра — врач проверяет, правильно ли работают легкие пациента. Устройство показывает количество выдыхаемого воздуха и скорость выдоха за определенный период времени. Такое обследование покажет воспаление дыхательных путей или напряжение окружающих их мышц. Иногда доктор проводит тест после вдыхания некоторых раздражителей (например, метахолин), которые сужают дыхательные пути. Такая процедура называется бронхопровокационным тестом. После приема лекарств тест проводят повторно. Если результаты повторного исследования окажутся лучше, а у пациента ранее проявлялись характерные симптомы, скорее всего диагнозом будет астма.
- Тест на аллергию, обычно это
патч-тест . Такое исследование поможет выяснить, на какие именно аллергены реагирует пациент. - Рентген грудной клетки и ЭКГ (эхокардиограмма) проводятся, чтобы определить, может ли посторонний предмет быть причиной симптомов.
- Тесты для проверки других заболеваний, которые вызывают похожие на астму симптомы, например, дисфункция голосовых связок, рефлюксная болезньзаброс в пищевод содержимого желудка или двенадцатиперстной кишки или апноэ во снеостановка дыхания.
Диагностика астмы у детей
У малышей диагностировать астму сложнее. У большинства детей первые симптомы обычно появляются до 5 лет. В таком возрасте отличить астму от других заболеваний сложно потому, что у детей дыхательные пути узкие и растут по мере роста организма. Хрипы часто возникают
Поскольку у маленьких детей функциональный тест легких провести сложно или не возможно, врачи оценивают симптомы, историю болезни и данные осмотра. Признаками астмы могут быть частый кашель во время физической нагрузки, быстрое и громкое дыхание, выделение слизи, насморк и пониженная активность.
Если у ребенка есть признаки аллергии (например, кожная сыпь), он чувствителен к переносимым по воздуху аллергенам (таким как пыльца), у него часто бывают хрипы или его родители астматики — доктор может поставить диагноз «астма».

Лечение бронхиальной астмы
Пациентам с диагнозом "бронхиальная астма" необходимы следующие препараты:
1. Препараты быстрого действия, которые нужны срочно для снятия обострения и облегчения симптомов (например,
Основным скоропомощным препаратом назначается ингаляционный (вдыхаемый)
2. Лекарства длительного действия, которые принимаются ежедневно в течение длительного времени, чтобы остановить и контролировать воспаление в дыхательных путях. Их прием помогает предотвратить симптомы и приступы. Максимальный эффект от приема может наступить только через несколько недель.
- Самыми эффективными препаратами этого вида являются противовоспалительные ингаляционные кортикостероиды — они делают дыхательные пути менее чувствительными к триггерам. Их принимают каждый день, долго и даже тогда, когда никаких симптомов нет. К стероидам люди обычно относятся негативно, но используемые для лечения астмы лекарства изучались на протяжении многих лет в больших группах детей от 2 лет и взрослых. Они были признаны относительно безопасными в случае приема по рекомендации врача. Такие гормоны отличаются от запрещенных анаболических стероидов, принимаемых некоторыми спортсменами. Они не вызывают привыкания, даже если принимать их каждый день в течение многих лет. Конечно, побочные эффекты у ингаляционных кортикостероидов есть, но врачи считают, что польза от их приема и предотвращения приступов намного превышает риски побочек.
- Помимо гормональных препаратов для длительного контроля астмы применяют вдыхаемые
бета2-агонисты длительного действия. Эти вещества помогут предотвратить симптомы при приеме одновременно с ингаляционными кортикостероидами. Отдельно их не применяют и в случаях серьезных симптомов или приступов не используют. На сегодняшний день доступны лекарства, сочетающие в себе кортикостероиды+бета2-агонисты длительного действия: например, Симбикорт Турбухалер. Кромолин-натрий — нестероидное противовоспалительное средство, которое можно использовать для лечения астмы легкой степени, особенно у детей. Препарат не так эффективен, как ингаляционные кортикостероиды.- Новый класс лекарств длительного действия блокирует действие химических веществ в дыхательных путях, называемый модификаторами лейкотриенов или антилейкотриенами. Именно лейкотриены увеличивают воспаление в легких во время приступа астмы. Препараты продаются в таблетках. Для лечения хронической астмы их используют отдельно, не сочетая с другими лекарствами. При астме средней степени тяжести их назначают одновременно с кортикостероидами.
- Теофиллин, также выпускаемый в таблетках, расслабляет и открывает дыхательные пути. Это может помочь предотвратить ночные симптомы. Иногда он используется отдельно для лечения легкой степени астмы, но в большинстве случаев его применяют с ингаляционными (вдыхаемыми) стероидами. Если вы принимаете теофиллин, регулярно сдавайте анализ крови чтобы убедиться, что доза вам подходит.
Екатерина Тафинцева,
Заведующий стационаром, врач-терапевт, клиника «Медицина 24/7»Избегайте того, что вызывает симптомы астмы — ее триггеров. Это важная часть борьбы с астмой.
Для лечения аллергической астмы применяют иммунотерапию — так называемый метод АСИТ. Это лечение, при котором на протяжении длительного периода времени аллергику вводят вещество, вызывающее у него аллергию.
Пожилым астматикам рекомендуется делать прививки от пневмококка, чтобы не столкнуться с пневмонией.
Антибиотики не рекомендуются ни для планового, ни для неотложного лечения астмы, за исключением случаев бактериальной инфекции, такой как пневмония или бактериальный синусит.

Ингаляторы
Многие лекарства от астмы — как быстродействующие, так и длительного действия, — выпускаются в виде спреев и порошков в ингаляторе. Ингалятор — это небольшое устройство, которое доставляет нужное вещество прямо в дыхательные пути, где оно и необходимо.

Ингалятор рекомендуется использовать со спейсером — аксессуаром, который уменьшит количество попадающего на язык или в рот лекарства и поможет препарату попасть в легкие. Благодаря ему вдох не обязательно согласовывать с нажатием ингалятора.
Екатерина Тафинцева,
Заведующий стационаром, врач-терапевт, клиника «Медицина 24/7»Важно пользоваться ингалятором правильно. Прочтите прилагаемые к нему инструкции и попросите своего врача показать вам, как его использовать.
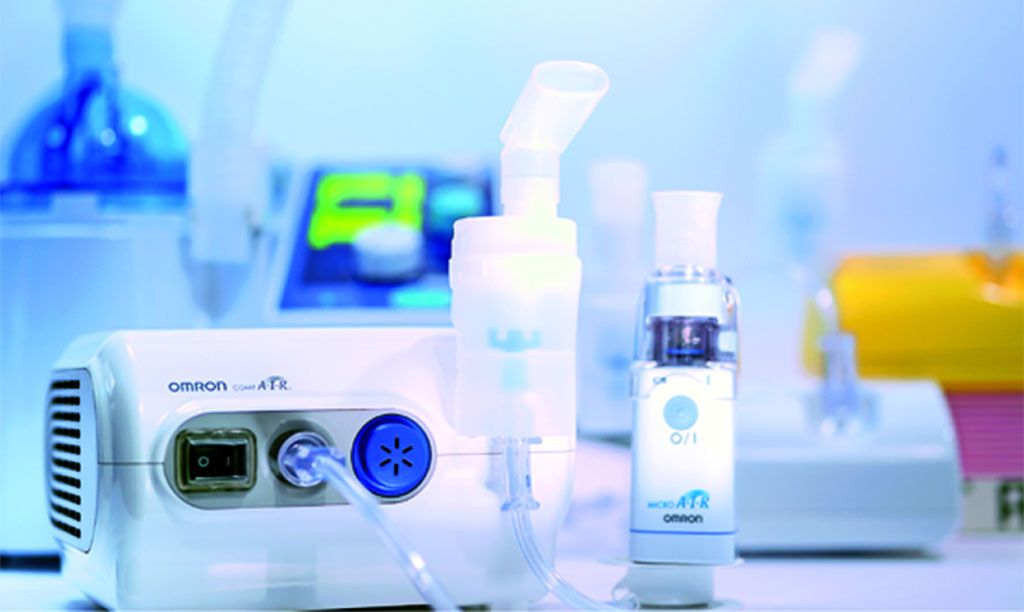
Небулайзеры — устройства, которые распыляют лекарства, превращая их в мелкий туман. Использовать их легко: нужно просто вдыхать и выдыхать через маску или загубник, подключенный к небулайзеру. Для использования аппарата требуется больше времени, чем при вдыхании ингалятора. Кроме того, он более дорогой и требует обслуживания.
Распыленные аппаратом препараты особенно полезны для младенцев, маленьких детей и взрослых, у которых есть проблемы с использованием ингалятора.
Контроль бронхиальной астмы
Астму обязательно нужно держать под контролем. Для этого нужно постоянно проводить функциональные тесты легких.
В домашних условиях это делают с помощью портативного устройства — измерителя пикового потока, или пикфлоуметра. Показатели записываются через одинаковые промежутки времени и анализируются, чтобы увидеть, есть ли изменения в работе легких. В клинике для этих целей используется спирометр.
Астматику желательно вести дневник и записывать все, что касается заболевания: частоту свистящего дыхания, кашля и дискомфорта в груди; частоту использования ингаляторов; невозможность посещать школу или работу
Как понять, под контролем ли астма?
Зеленая зона: полностью контролируемая астма:
- Вы хорошо дышите, симптомов почти нет;
- Принимаете участие в повседневных делах на работе или в школе;
- Сон не нарушается кашлем или ощущениями давления в груди;
- Вы не используете скоропомощные лекарства, за исключением дозы перед спортивной тренировкой.
На этом этапе нужно принимать препараты длительного действия в соответствии с указаниями врача. Если симптомы остаются в зеленой зоне более 3 месяцев, можно обсуждать снижение их дозы с доктором.
Желтая зона: не контролируемая астма:
- Вы осознаете, что дышите не так, как обычно (от 60 до 80% нормальной дыхательной способности) и легкие симптомы астмы мешают повседневной деятельности;
- Заболевание мешает нормально спать;
- Возможно у вас простуда или другое инфекционное заболевание дыхательных путей;
- Частота приема скоропомощных препаратов увеличилась до 4 и более раз в неделю;
- Учебу или работу приходится пропускать
из-за симптомов астмы.
Когда вы понимаете, что находитесь в желтой зоне, поговорите со своим врачом и попросите изменить лекарства и обновить план действий. Если не лечить симптомы на этом этапе, они ухудшатся и перейдут в красную зону.
Красная зона: экстренная ситуация, необходимость в срочной медицинской помощи:
- Очень затрудненное свистящее дыхание;
- Стеснение в груди;
- Заметное потоотделение;
- Посинение или бледность губ или ногтей;
- Тревога.
Екатерина Тафинцева,
Заведующий стационаром, врач-терапевт, клиника «Медицина 24/7»Скоропомощные препараты могут работать недостаточно эффективно для облегчения этих симптомов. Если вы наблюдаете их у себя или близкого, немедленно звоните в службу скорой помощи.
Промедление с обращением за медицинской помощью при симптомах астмы красной зоны может быть фатальным.

Астма и физическая нагрузка
Почти 90% людей с астмой будут испытывать ее симптомы во время занятий спортом. Чаще всего это кашель, хрипы, одышка и тяжесть в груди, которые возникают во время или сразу после нагрузки. Впрочем, если астма под контролем, проблем быть не должно.
Причина такой реакции на нагрузку в том, что во время упражнений растет потребность в кислороде, и дыхание становится глубже и быстрее. Люди часто дышат через рот, а такой воздух холоднее и суше, по сравнению с вдыхаемым через нос. Сухой или холодный воздух — основная причина сужения дыхательных путей или бронхов.
Людям с такой реакцией лучше избегать тренировок в холодную и сухую погоду, так что хоккей, катание на коньках, лыжах и сноуборде — не лучший выбор. Футбол или бег на длинные дистанции требуют большой выносливости и от них тоже рекомендуется отказаться.
Лучше всего астматикам подходят виды спорта, которые требуют коротких периодов активности: например, волейбол, гимнастика, пешие или конные прогулки и плавание.
Екатерина Тафинцева,
Заведующий стационаром, врач-терапевт, клиника «Медицина 24/7»
Перед физической нагрузкой обязательно разминайтесь и принимайте меры предосторожности в холодную погоду (прикрывайте рот и нос).
Вдыхание
Регулярная физическая активность рекомендуется всем, в том числе астматикам.
Астма и ХОБЛ
И астма, и ХОБЛ являются заболеваниями дыхательной системы и могут привести к затруднениям с дыханием. Эти состояния часто протекают похоже, и около 40% пациентов с хроническим обструктивным бронхитом страдают астмой.
ХОБЛ — хронический обструктивный бронхит легких - это ухудшающаяся со временем проходимость дыхательных путей, которую нельзя полностью вылечить. Чаще всего диагноз ставится у пожилых курильщиков или тех, кто постоянно вдыхает вредные вещества.
Главное отличие между ними состоит в том, что ухудшение дыхания при астме обратимо, то есть после снятия симптомов и лечения астматик может нормально дышать. Разница особенно видна при тесте функции легких.
Поскольку при астме и ХОБЛ причины поражения дыхательных путей различны, то и план лечения различается.
На сегодняшний день ухудшение хронического обструктивного бронхита легких остановить нельзя. Возможно только уменьшить риски — например, отказаться от курения. Впрочем, ингаляционные кортикостероиды помогают снизить частоту обострений у таких пациентов и улучшить их качество жизни.